Für diesen Beitrag haben wir alle relevanten Fakten sorgfältig recherchiert. Eine Beeinflussung durch Dritte findet nicht statt.
Zum journalistischen Leitbild von t-online.Atemaussetzer im Schlaf Wie gefährlich Schlafapnoe ist und woran Sie sie erkennen


Wer tagsüber sehr schläfrig ist, hat meist Atemaussetzer im Schlaf. Bleibt eine solche Schlafapnoe unbehandelt, kann das gefährlich werden. Was also tun?
Inhaltsverzeichnis
Nächtliche Atemaussetzer stören nicht nur den Schlaf, sondern erhöhen auf Dauer auch das Risiko für Unfälle und Folgeerkrankungen. Erfahren Sie, welche Symptome bei Schlafapnoe typisch sind und wie sich die Schlafstörung behandeln lässt.
Definition: Was ist eine Schlafapnoe?
Schlafapnoe ist eine Erkrankung, bei der die Atmung im Schlaf immer wieder flacher wird (Hypopnoe) oder ganz aussetzt (Apnoe).
Apnoe ist die medizinische Bezeichnung für Atemstillstand (abgeleitet vom griechischen Wort "ápnoia" für Windstille oder Atemlosigkeit). Damit bedeutet Schlafapnoe so viel wie Atemstillstand im Schlaf.
Von einer Schlafapnoe sprechen Fachleute laut Definition aber erst dann, wenn diese Atemaussetzer im Schlaf
- jeweils mindestens zehn Sekunden lang andauern und
- mindestens fünf Mal pro Schlafstunde auftreten.
Zudem schnarchen die meisten Menschen mit Schlafapnoe laut und unregelmäßig. Allerdings treten bei dem weitverbreiteten einfachen Schnarchen keine Atemaussetzer im Schlaf auf.
Schon gewusst?
Die korrekte Aussprache von Schlafapnoe lautet: Schlaf-a-pno-e. Die Buchstaben "oe" am Ende werden also nicht als Umlaut "ö" ausgesprochen, sondern einzeln – wie beispielsweise auch im Wort "Oboe".
Da die Schlafapnoe nur oder hauptsächlich beim Schlafen auftritt, ist sie – ebenso wie das Schnarchen – eine schlafbezogene Atmungsstörung. Schlafbezogene Atmungsstörungen zählen wiederum zu den Schlafstörungen, weil sie einen gesunden, erholsamen Schlaf verhindern.
Bei der Schlafapnoe ist der Schlaf gestört, weil während der Atempausen der Sauerstoffgehalt sinkt (Hypoxämie) und der Kohlendioxidgehalt steigt (Hyperkapnie). Dieser Zustand löst im Gehirn einen Alarm aus, der zur Weckreaktion führt: Die Betroffenen wachen – meist ohne es zu merken – kurz auf. Das beendet zwar den Atemaussetzer, verhindert aber – wenn es öfter passiert – den erholsamen Tiefschlaf.
Wichtiger Hinweis
Atempausen während des Einschlafens sind kein Anzeichen für eine Schlafapnoe, sondern treten auch bei gesunden Menschen auf und gelten als normal.
Schlafapnoe: Was sind die Ursachen?
Bei der Schlafapnoe lassen sich je nach Ursachen zwei Formen unterscheiden:
- die obstruktive Schlafapnoe (bzw. obstruktives Schlafapnoe-Syndrom, OSAS) und
- die zentrale Schlafapnoe (bzw. zentrales Schlafapnoe-Syndrom, ZSAS).
Obstruktive Schlafapnoe ist mit Schnarchen verbunden
Rund 90 Prozent aller Menschen, die Atemaussetzer im Schlaf bekommen, haben eine obstruktive Schlafapnoe. Ursache für diese Form der Atmungsstörung ist eine Blockierung (bzw. Obstruktion) der oberen Atemwege. Dazu kommt es, wenn die dortige Muskulatur erschlafft: Dann kann der beim Einatmen entstehende Sog die Weichgewebe im Hals verengen oder verschließen.
Wenn das passiert, treten beim Ein- und Ausatmen laute Schnarchgeräusche mit Atempausen auf. Darum ist Schnarchen kennzeichnend für die obstruktive Schlafapnoe. Daneben verursacht die Atmungsstörung immer wieder eine kurzzeitige Aufweckreaktion – fachsprachlich auch Arousal genannt. Das kommt so:
- Infolge der Atemaussetzer entsteht im Körper ein Mangel an Sauerstoff bei gleichzeitigem Anstieg an Kohlendioxid sowie deutlich sinkendem Puls und Blutdruck.
- Diese Veränderungen führen dazu, dass das Atemzentrum im Gehirn Alarm schlägt und eine Weckreaktion auslöst.
- Das verstärkt den Atemantrieb im Gehirn, sodass die Betroffenen schneller und tiefer atmen, sich die Atemwege wieder öffnen und gleichzeitig die Herzfrequenz steigt.
Es gibt viele verschiedene Faktoren, die eine obstruktive Schlafapnoe verursachen oder verstärken können. Dazu gehören:
- starkes Übergewicht (Adipositas)
- Nasenpolypen
- vergrößerte Gaumen- oder Rachenmandeln
- vergrößerte Zunge (Makroglossie)
- kleiner Unterkiefer
- Alkoholkonsum
- Rauchen
- Einnahme von Schlaf- oder Beruhigungsmitteln
- Diabetes mellitus
- metabolisches Syndrom (gemeinsames Auftreten bestimmter Risikofaktoren für Herz-Kreislauf-Erkrankungen, wie Übergewicht sowie erhöhte Cholesterin-, Blutdruck- und Blutzuckerwerte)
- Herzschwäche (Herzinsuffizienz)
- Schlafen in Rückenlage
Schon gewusst?
Auf starkes Übergewicht kann ein Body-Mass-Index (BMI) von 30 oder höher hinweisen. Sie kennen Ihren BMI noch nicht? Hier geht es zum BMI-Rechner für Erwachsene.
Die obstruktive Schlafapnoe kommt gehäuft bei Männern vor. Zudem nimmt das Syndrom mit steigendem Alter an Häufigkeit zu:
- Insgesamt sind schätzungsweise 5 Prozent der Männer und 3 Prozent der Frauen betroffen.
- Bei den über 40-Jährigen sind es bereits 13 Prozent der Männer und 7 Prozent der Frauen.
Manchmal entwickeln auch Kinder und Jugendliche eine obstruktive Schlafapnoe. Ursachen sind dann oft vergrößerte Gaumen- oder Rachenmandeln.
Zentrale Schlafapnoe kann ohne Schnarchen auftreten
Die zentrale Schlafapnoe hat ihre Ursachen in einer Störung des Atemzentrums im Gehirn: Dadurch setzt der Atemantrieb – und damit die Atemmuskulatur – im Schlaf immer wieder aus, sodass zwischenzeitlich im Brust- und Bauchbereich keine Atembewegungen feststellbar sind.
Damit unterscheidet sich die zentrale Form der Atmungsstörung deutlich von der obstruktiven Form: Denn bei der obstruktiven Schlafapnoe arbeitet die Atemmuskulatur auch während der Atemaussetzer ohne Unterbrechung weiter.
Ein weiterer Unterschied ist das Schnarchen: Menschen mit obstruktiver Schlafapnoe schnarchen typischerweise stark. Hingegen kann die zentrale Schlafapnoe auch ohne Schnarchen auftreten, weil sich bei dieser Form die oberen Atemwege nicht verschließen.
Beide Formen der Atmungsstörung haben jedoch ähnliche Folgen: Auch bei der zentralen Schlafapnoe kommt es im Körper zu einem Sauerstoffmangel mit Kohlendioxidanstieg. Daraufhin schlägt das Gehirn Alarm und sendet Wecksignale, damit die Betroffenen aufwachen und wieder atmen.
Die zentrale Schlafapnoe kommt zum Beispiel bei der Cheyne-Stokes-Atmung vor. Hierbei schwillt die Atemtiefe periodisch immer wieder an und ab: Die Betroffenen atmen abwechselnd immer schneller und tiefer und dann wieder langsamer und flacher, wobei auch die Atmung kurz aussetzen kann. Mögliche Ursachen sind:
- geschädigtes Atemzentrum infolge einer Entzündung oder Durchblutungsstörung im Gehirn
- gehemmtes Atemzentrum (zentrale Atemdepression) durch bestimmte Medikamente, Drogen oder sonstige Substanzen
- Herzerkrankungen, bei denen die Blutzirkulation verlangsamt ist
Doch auch gesunde Menschen können eine zentrale Schlafapnoe bei Cheyne-Stokes-Atmung entwickeln. Ein Beispiel hierfür ist die sogenannte höhenbedingte periodische Atmung, die auftreten kann, wenn jemand in kurzer Zeit in große Höhe aufsteigt.
Schlafapnoe: Welche Symptome sind typisch?
Typischerweise macht sich eine Schlafapnoe durch folgende Symptome bemerkbar:
- lautes, unregelmäßiges Schnarchen (nur bei der obstruktiven Form)
- Tagesschläfrigkeit bis hin zum unfreiwilligen Einschlafen
Ein weiteres mögliches Symptom für Schlafapnoe ist nächtliches Schwitzen. Zudem können die Betroffenen durch die Atemaussetzer nachts plötzlich erwachen. Manche verspüren dann Herzrasen und Luftnot.
Doch auch wenn die Betroffenen nicht bewusst aufwachen, ist ihr Schlafrhythmus durch die wiederholten Atemaussetzer gestört. Die Folge ist oft ein chronischer Schlafmangel. Darum sind bei Schlafapnoe Symptome wie Müdigkeit und Erschöpfung tagsüber vorherrschend. Vor allem bei sitzenden und eher eintönigen Tätigkeiten (wie Lesen, Fernsehen, Autofahren) kann es dann schnell zum Sekundenschlaf kommen.
Darüber hinaus kann eine Schlafapnoe viele weitere Symptome hervorrufen, wie:
- morgendliche Kopfschmerzen
- Mundtrockenheit beim Aufwachen
- Konzentrationsschwäche
- Gedächtnisstörungen
- verminderte Leistungsfähigkeit
- Gereiztheit, schlechte Laune
- depressive Verstimmung
- sexuelle Unlust
- Potenzstörungen
Allerdings kann sich eine Schlafapnoe sehr unterschiedlich auswirken. So verspüren manche Betroffene trotz vieler Phasen flacher Atmung und Atemaussetzer im Schlaf nur wenige Beschwerden.
Zudem verursacht die häufige obstruktive Form der Schlafapnoe oft schwerwiegendere Symptome als die seltenere zentrale Form. Bei Letzterer ist die Tagesschläfrigkeit meist geringer ausgeprägt. Stattdessen stehen oft Anzeichen der Grunderkrankung (wie Herzinsuffizienz oder Schlaganfall) im Vordergrund.
Schlafapnoe: Der Schweregrad richtet sich nach den Beschwerden
Die mit einer Schlafapnoe verbundenen Beschwerden können unterschiedlich stark ausgeprägt sein. Entsprechend teilen Fachleute das Schlafapnoe-Syndrom in verschiedene Schweregrade ein:
- latente Schlafapnoe
- leichte Schlafapnoe
- mittelschwere Schlafapnoe
- schwere Schlafapnoe
Eine latente Schlafapnoe bereitet nur vereinzelt Beschwerden. Das passiert vor allem dann, wenn die Betroffenen vor dem Schlafengehen Alkohol getrunken, ein Beruhigungs- oder Schlafmittel eingenommen haben oder (etwa wegen Schnupfen) nur schwer durch die Nase atmen können.
Eine leichte Schlafapnoe kann sich dadurch bemerkbar machen, dass die Betroffenen bei eintönigen, körperlich und geistig anspruchslosen Tätigkeiten ungewollt einschlafen.
Menschen mit mittelschwerer Schlafapnoe neigen dazu, tagsüber dauernd einzuschlafen – selbst dann, wenn eigentlich ihre Aufmerksamkeit gefordert ist. Ihre geistige Leistungsfähigkeit ist deutlich vermindert.
Wer eine schwere Schlafapnoe hat, fühlt sich ständig benommen und extrem schläfrig. Sogar bei Tätigkeiten, die viel Aufmerksamkeit erfordern (wie beim Steuern eines Kraftfahrzeugs), kann es zum ungewollten Einnicken kommen. Zudem hat ein Schlafapnoe-Syndrom in diesem Schweregrad typischerweise folgende körperliche Auswirkungen:
- unzureichende Sauerstoffaufnahme durch chronische Ateminsuffizienz
- Vergrößerung und/oder Erweiterung der rechten Herzhälfte infolge einer Drucksteigerung im Lungenkreislauf (Cor pulmonale)
- Bluthochdruck (arterielle Hypertonie)
- krankhaft erhöhte Anzahl roter Blutkörperchen (Polyglobulie)
Tritt ein schweres Schlafapnoe-Syndrom zusammen mit starkem Übergewicht (Adipositas) auf, sprechen Fachleute vom Pickwick-Syndrom. Benannt ist das Syndrom nach der Figur Little Joe in Charles Dickens' Roman "Die Pickwickier".
Schlafapnoe: So läuft die Diagnose ab
Bei Verdacht auf eine Schlafapnoe besteht der erste Schritt zur Diagnose darin, die aktuellen Beschwerden und die gesundheitliche Vorgeschichte zu erfassen – etwa mithilfe standardisierter Fragebögen. Dabei können auch Angaben dritter Personen (etwa zum Schnarchen oder zu nächtlichen Atemaussetzern) wichtig sein.
Es folgen eine körperliche Untersuchung und eine Herzuntersuchung per Elektrokardiogramm (EKG), um abzuklären, ob Anzeichen für typische Begleiterkrankungen der Schlafapnoe vorliegen (wie Bluthochdruck, Diabetes oder Herzschwäche).
Eine Blutuntersuchung kann weitere Hinweise für die Diagnose liefern: Besteht die Schlafapnoe schon länger, lässt sich so eine Vermehrung der roten Blutkörperchen nachweisen. Zudem ist infolge der Atmungsstörung der Sauerstoffgehalt des Bluts vermindert und gleichzeitig der Kohlendioxidgehalt erhöht, was die Ärztin oder der Arzt mithilfe einer Blutgasanalyse prüfen kann.
Die mit Abstand wichtigste Untersuchung bei einer Schlafapnoe ist die Schlafanalyse. Dazu kann zunächst eine Polygrafie zum Einsatz kommen – auch Schlafapnoe-Screening genannt: Das ist eine ambulant durchgeführte Aufzeichnung des Schlafverhaltens, die auch nächtliche Atemaussetzer erfasst.
Für das Schlafapnoe-Screening erhalten Sie von Ihrer Ärztin oder Ihrem Arzt ein mobiles Polygrafie-Gerät, das Sie mit nach Hause nehmen und am nächsten Tag wieder zurückbringen. Das Gerät wird entweder abends in der Praxis oder – nach Anleitung – von Ihnen selbst vor dem Zubettgehen angelegt.
Wenn das Schlafapnoe-Screening Auffälligkeiten im Schlaf ergibt, ist zur weiteren Diagnose eine Schlafanalyse im Schlaflabor sinnvoll. Die dort (meist ein bis zwei Nächte) durchgeführte Untersuchung heißt Polysomnografie. Sie erfasst während des Schlafs die folgenden Kenngrößen:
- Hirnströme bzw. elektrische Aktivität des Gehirns
- Herzaktionen bzw. elektrischer Erregungsablauf am Herzen
- elektrische Muskelaktivität am Kinn
- Augenbewegungen
- Atemfrequenz
- Sauerstoffgehalt im Blut
- Atemgeräusche
- Atembewegungen von Brustkorb und Bauch
- Körperlage
Die Untersuchung ergibt auch, wie viele Atemaussetzer (Apnoen) und Phasen flacher Atmung mit deutlich verringertem Atemstrom (Hypopnoen) pro Schlafstunde auftreten. Daraus kann die Ärztin oder der Arzt den Apnoe-Hypopnoe-Index (AHI) berechnen, um das Ausmaß der Schlafapnoe zu bestimmen. Je höher der Wert, desto schwerwiegender die Schlafstörung:
- Ein AHI unter 5 pro Schlafstunde gilt als normal.
- Ein AHI zwischen 5 und 15 gilt als leichte Schlafapnoe.
- Ein AHI zwischen 15 und 30 gilt als mittelgradige Schlafapnoe.
- Ein AHI über 30 gilt als schwergradige Schlafapnoe.
Anzeichen für Schlafapnoe: Welcher Arzt oder welche Ärztin ist zuständig?
Bei Beschwerden, die auf eine Schlafapnoe hindeuten, ist meist die hausärztliche Praxis die erste Anlaufstelle. Falls nötig, erhalten Sie dort zur weiteren Diagnose und/oder Behandlung eine Überweisung – etwa an eine Fachärztin oder einen Facharzt für HNO-Heilkunde, Lungenheilkunde, Innere Medizin oder Erkrankungen des Nervensystems.
Schlafapnoe: Welche Behandlung hilft?
Eine obstruktive Schlafapnoe frühzeitig zu behandeln steigert die Lebensqualität und senkt das Risiko für Unfälle sowie Folgeerkrankungen. Das Ziel der Behandlung besteht darin, die Atmung im Schlaf zu normalisieren. Das kann durch Maßnahmen gelingen, welche die oberen Atemwege offen halten. Dazu gehören:
- CPAP-Geräte, um die nächtliche Atmung zu unterstützen
- Unterkieferprotrusionsschienen, um Unterkiefer und Zunge in Position zu halten
- chirurgische Eingriffe, um etwa Verengungen in den oberen Atemwegen zu beseitigen
Bevor Sie Ihre Schlafapnoe ärztlich behandeln lassen, können Sie aber zunächst versuchen, Ihre Beschwerden selbst zu lindern. Oft hilft es schon, wenn Betroffene
- eventuell vorhandenes Übergewicht verringern,
- abends nicht rauchen und keinen Alkohol trinken,
- einige Stunden vor dem Schlafengehen keine schweren Mahlzeiten oder anregenden Mittel (wie Kaffee und schwarzen Tee) zu sich nehmen,
- sich nicht kurz vor dem Schlafengehen körperlich anstrengen,
- möglichst immer zur gleichen Zeit ins Bett gehen und aufstehen,
- besser in Seitenlage statt in Rückenlage schlafen (wobei mechanische Hilfsmittel wie eine Rückenrolle nützlich sein können) und
- auf bestimmte Schlaf- und Beruhigungsmittel (vor allem Benzodiazepine) möglichst verzichten.
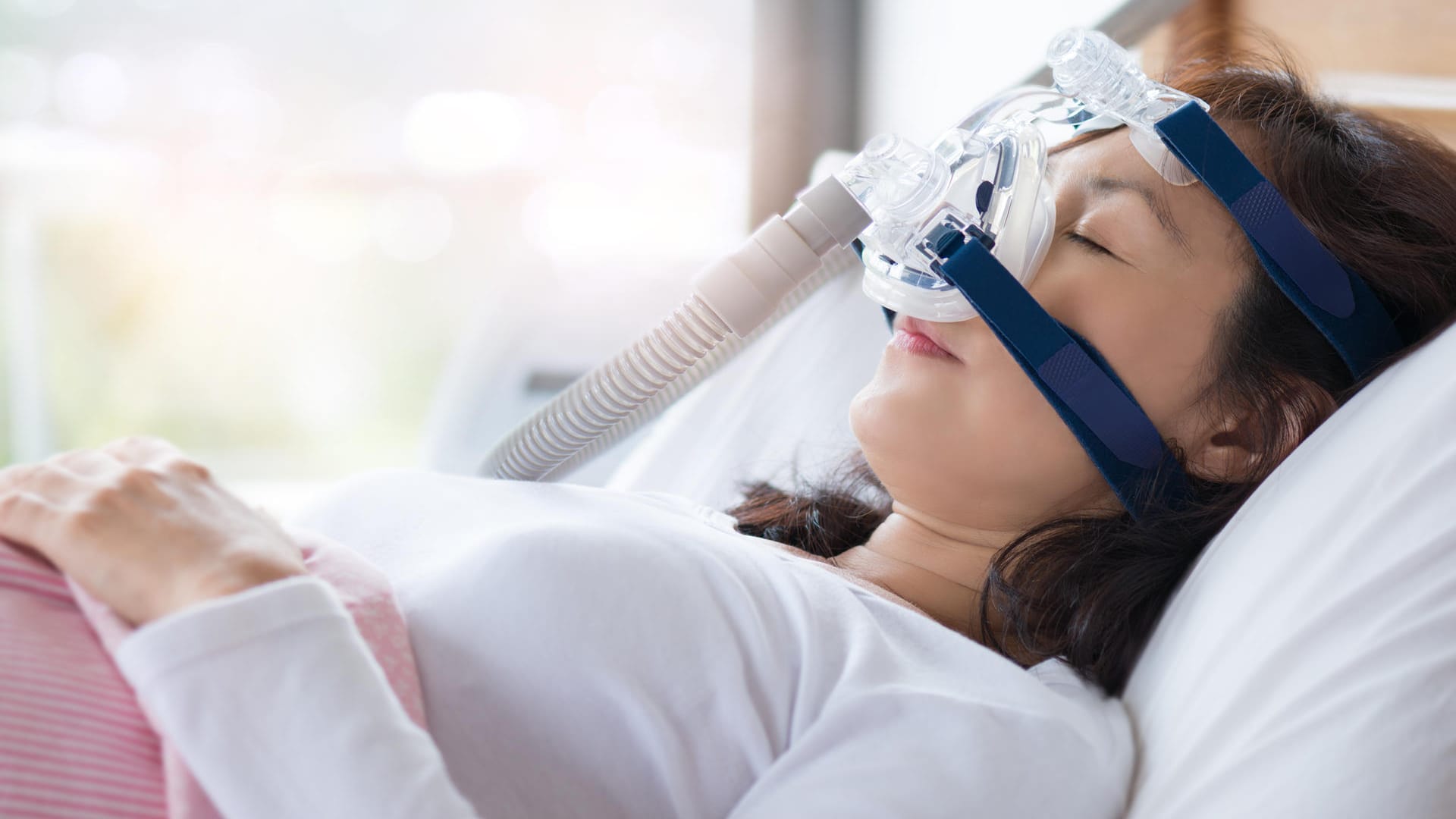
Bessert sich die Schlafapnoe dadurch nicht, ist in jedem Fall eine ärztliche Behandlung sinnvoll. Bei einem schweren Schlafapnoe-Syndrom ist die CPAP-Therapie am wirksamsten: Das ist eine während des Schlafs durchgeführte nicht-invasive Beatmungstherapie. CPAP steht für den englischen Begriff "continuous positive airway pressure" – auf Deutsch: kontinuierlicher positiver Atemwegsdruck.
Für die CPAP-Therapie der Schlafapnoe sind ein Gerät und eine Maske nötig. Die Maske (als Nasen- oder Vollgesichtsmaske verfügbar) wird während des Schlafs getragen und ist über einen Schlauch mit dem Gerät verbunden. Das CPAP-Gerät pumpt mit einem leichten Überdruck Raumluft in die Atemwege. Das soll die oberen Atemwege während des Schlafs offen halten und so Atempausen und Schnarchen verhindern.
Die CPAP-Therapie beseitigt allerdings nicht die Ursache der Schlafapnoe. Die Behandlung ist daher nur dann sinnvoll, wenn Sie das Beatmungsgerät regelmäßig und dauerhaft verwenden. Das ist mit einem gewissen Aufwand verbunden, da Sie den Schlauch und die Maske täglich reinigen müssen.
Mögliche Nebenwirkungen der Beatmungstherapie – wie ein trockener Hals und eine gereizte oder verstopfte Nase – sollten aber kein Hinderungsgrund sein, die Schlafapnoe mit CPAP-Gerät und Maske zu behandeln. Denn diese Beschwerden sind meist harmlos und gut behandelbar – zum Beispiel durch eine Salbe oder einen Warmluftbefeuchter, den Sie an das Gerät anschließen können.
Wenn Sie nur eine leichtere Schlafapnoe haben oder mit CPAP-Gerät und Maske nicht zurechtkommen, kommt als Alternative eine Schnarchschiene infrage – fachsprachlich Unterkieferprotrusionsschiene genannt: "Protrusion" steht in der Zahnmedizin für das Vorschieben des Unterkiefers aus der Ruheposition.
Die Unterkieferprotrusionsschiene wird von zahnärztlichen Fachleuten für den Einsatz bei Schlafapnoe individuell angefertigt. Über Nacht getragen verhindert die Schiene, dass der Unterkiefer im Schlaf nach hinten rutscht und den Rachenraum einengt. Das kann Atemaussetzer und Schnarchen im Schlaf verringern.
Je nach Grund für die Verengung der oberen Atemwege kann bei der obstruktiven Schlafapnoe auch eine Operation in Betracht kommen, um die Atemwege dauerhaft freier zu machen. Meist besteht die operative Behandlung darin, Gewebe zu straffen oder – etwa bei vergrößerten Gaumenmandeln oder Nasenpolypen – zu entfernen.
Bei der zentralen Schlafapnoe zielt die Behandlung grundsätzlich erst auf die Ursache ab. Das bedeutet zum Beispiel, eine Grunderkrankung (etwa eine Herzinsuffizienz) bestmöglich zu therapieren. Zudem ist es bei der zentralen Form der Atmungsstörung ratsam, Opiate und andere Beruhigungsmittel zu vermeiden.
Erst wenn die ursächliche Therapie der zentralen Schlafapnoe nicht genug wirkt, ist es sinnvoll, die Symptome zu behandeln: Infrage kommt dann eine zusätzliche Sauerstoffgabe oder – bei erhöhtem Kohlendioxidgehalt im Blut – auch eine Beatmungstherapie.
Schlafapnoe: Die Folgen können gefährlich sein
Manche Auswirkungen einer Schlafapnoe können richtig gefährlich sein. So ist die typische Schläfrigkeit am Tag mit einem erhöhten Unfallrisiko verbunden: Menschen mit Schlafapnoe haben ein bis zu 7-fach erhöhtes Unfallrisiko durch Sekundenschlaf. Rund ein Viertel aller tödlichen Autounfälle ist darauf zurückzuführen.
Meist hat eine Schlafapnoe auch schwerwiegende Folgen für die Herz-Kreislauf-Gesundheit – unabhängig von Alter, Körpergewicht und bestehenden Stoffwechselerkrankungen. Zu den möglichen Folgeerkrankungen der wiederholten Atemaussetzer im Schlaf zählen:
- Bluthochdruck
- Herzschwäche
- Herzrhythmusstörungen
- Atemstörung (Ateminsuffizienz)
- Lungenhochdruck (pulmonale Hypertonie) und Lungenherz (Cor pulmonale)
- Arteriosklerose
- Durchblutungsstörungen des Herzmuskels bis hin zum Herzinfarkt
- Schlaganfall
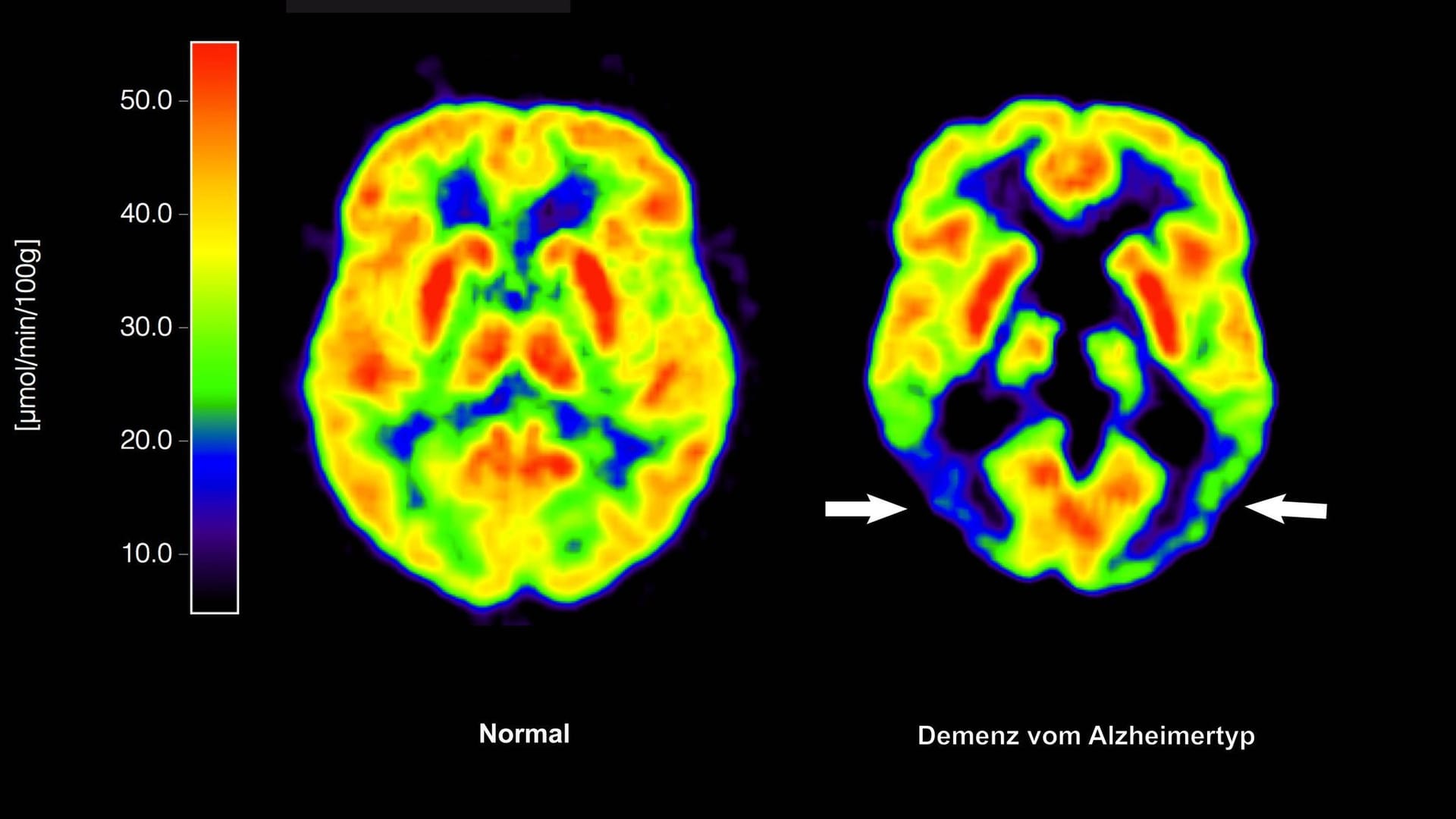
- vaskuläre Demenz
Die körperlichen Auswirkungen einer schweren Schlafapnoe können die Lebenserwartung einschränken. Verantwortlich dafür sind vor allem die Folgen des Bluthochdrucks für das Herz-Kreislauf-System: Dadurch besteht ein erhöhtes Risiko für Herzinfarkte, Schlaganfälle und plötzlichen Herztod.
Nicht zuletzt hat eine Schlafapnoe oft negative Folgen für die Beziehung: So kann das laute Schnarchen die Nachtruhe von Mitschlafenden so stören, dass diese tagsüber ebenfalls müde und gereizt sind. Zudem können die Atemaussetzer beängstigend wirken. Führt die Atmungsstörung dann noch zu Persönlichkeitsveränderungen oder sexueller Unlust, kann dies Beziehungsprobleme zusätzlich befeuern.
Doch die gute Nachricht lautet: Bei frühzeitiger und richtiger Behandlung der Schlafapnoe bessern sich auch alle durch sie verursachten Beschwerden. Dadurch sinkt das Risiko für gefährliche Unfälle und Folgeerkrankungen, sodass sich die Lebenserwartung normalisiert – und die Lebensqualität steigt.
- Online-Informationen des Pschyrembel: www.pschyrembel.de (Abrufdatum: 20.9.2023)
- "Schlafmedizin". Online-Informationen des Universitätsklinikums Düsseldorf: www.uniklinik-duesseldorf.de (Abrufdatum: 20.9.2023)
- "Schlafbezogene Atmungsstörungen". Online-Informationen von AMBOSS: www.amboss.com (Stand: 7.7.2023)
- Herold, G.: "Innere Medizin". Selbstverlag, Köln 2022
- "Obstruktive Schlafapnoe". Online-Informationen des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG): www.gesundheitsinformation.de (Stand: 16.11.2022)
- "Schnarchen & Schlafapnoe". Online-Informationen des Deutschen Berufsverbands der Hals-Nasen-Ohrenärzte e. V.: www.hno-aerzte-im-netz.de (Stand: 1.3.2018)
- Leitlinie der Deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie: "HNO-spezifische Therapie der obstruktiven Schlafapnoe bei Erwachsenen" (PDF). AWMF-Leitlinien-Register Nr. 017/069 (Stand: September 2015)
- Die Informationen ersetzen keine ärztliche Beratung und dürfen daher nicht zur Selbsttherapie verwendet werden.
Quellen anzeigen