Für diesen Beitrag haben wir alle relevanten Fakten sorgfältig recherchiert. Eine Beeinflussung durch Dritte findet nicht statt.
Zum journalistischen Leitbild von t-online.Plötzliche Schmerzen Woran sich ein Bandscheibenvorfall erkennen lässt und was hilft


Ein Bandscheibenvorfall kann plötzlich starke Schmerzen hervorrufen. Welche Anzeichen typisch sind und welche Behandlung hilft.
Inhaltsverzeichnis
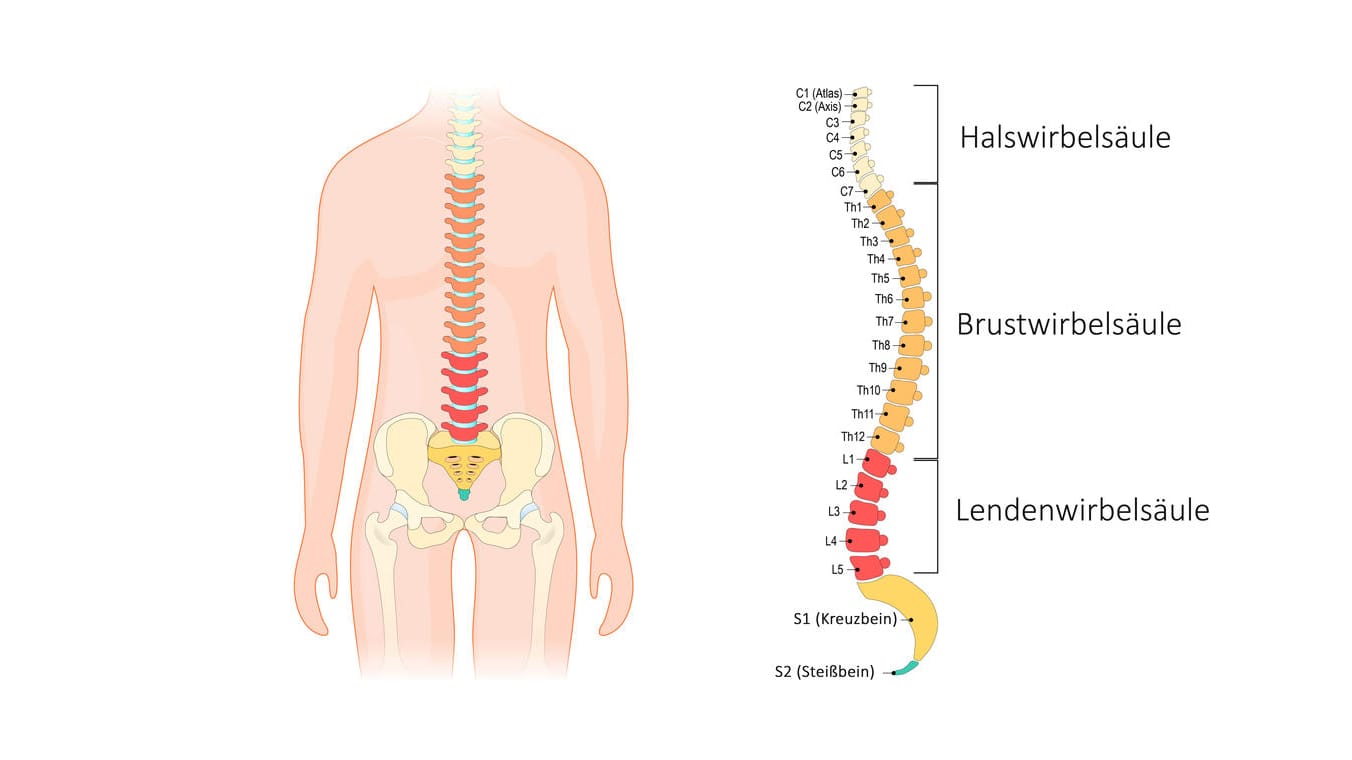
Bandscheibenvorfälle kommen häufig vor. In neun von zehn Fällen ereignen sich diese im unteren Rücken, also im Bereich der Lendenwirbelsäule (LWS) – am häufigsten dabei zwischen den Wirbeln L5/S1, gefolgt von L4/L5 und L3/L4.
Seltener tritt ein Bandscheibenvorfall im Bereich der Halswirbelsäule (HWS) auf, dann meist zwischen den Wirbeln C5/C6 oder C6/C7. Sehr selten sind Bandscheibenvorfälle im Bereich der Brustwirbelsäule (BWS), da diese vergleichsweise unbeweglich ist.
- HWS-Bandscheibenvorfall: Diese Anzeichen sind typisch
Viele Bandscheibenvorfälle werden jedoch gar nicht bemerkt, da sie keine Symptome hervorrufen und nur als Zufallsbefund im Rahmen einer anderen Untersuchung auffallen.
Definition: Was ist ein Bandscheibenvorfall?
Ein Bandscheibenvorfall ist eine Erkrankung der Wirbelsäule, die sich meist infolge altersbedingter Verschleißerscheinungen entwickelt. Sie zählt deshalb zu den degenerativen Erkrankungen.
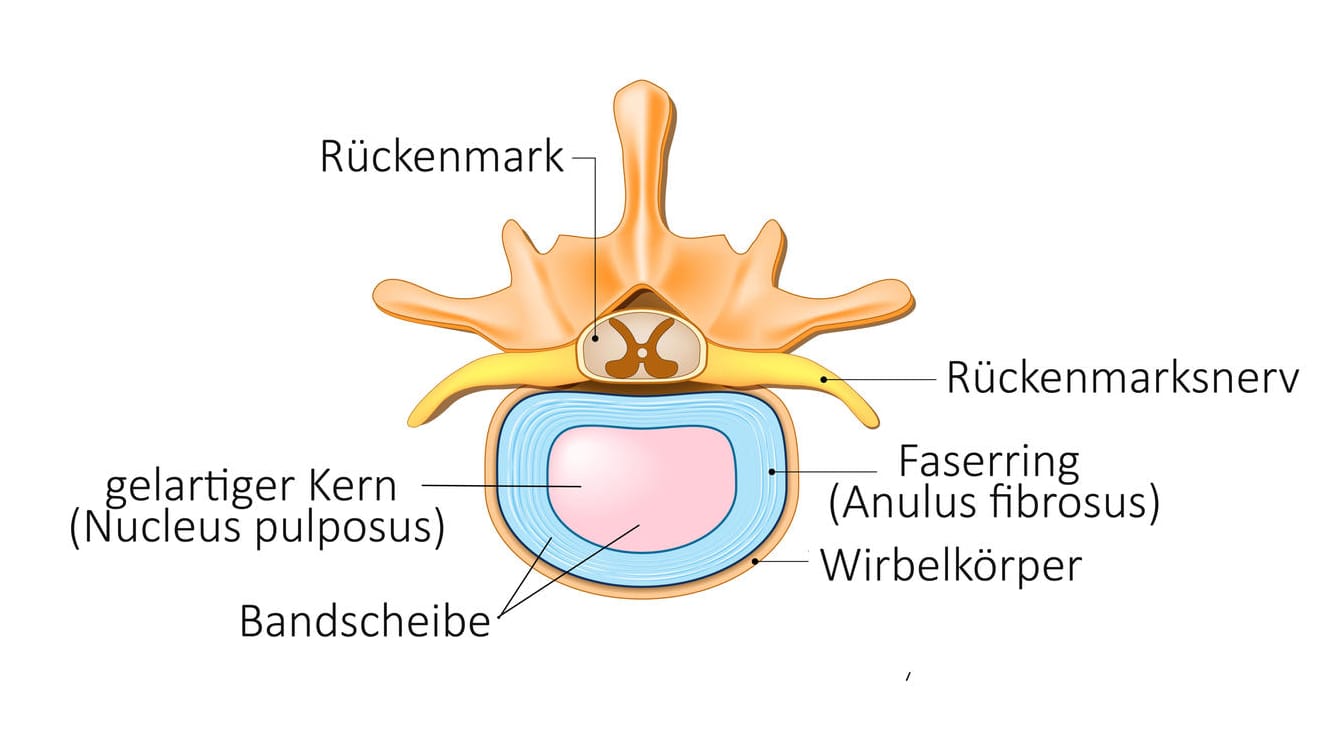
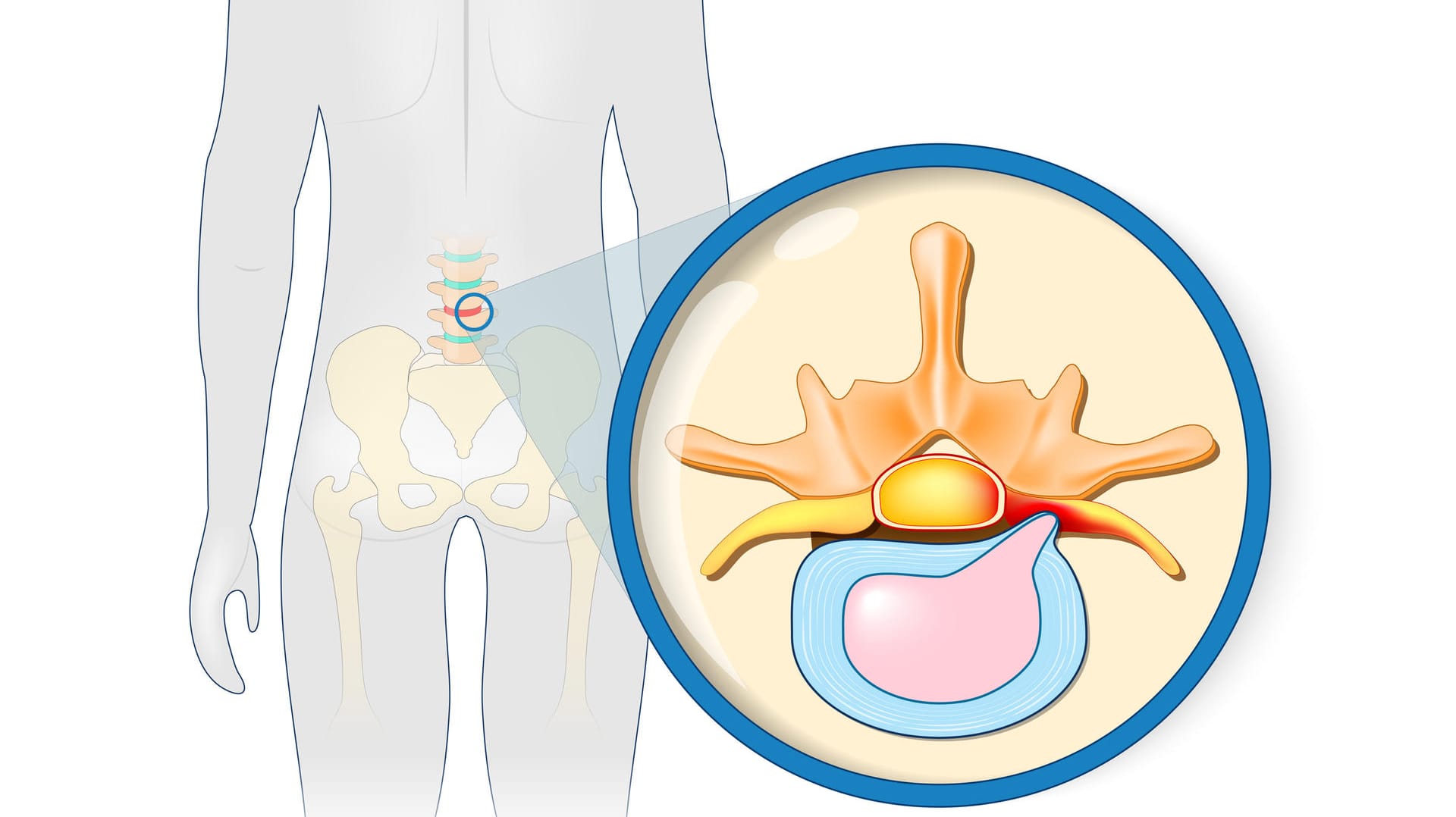
Bandscheiben sitzen wie eine Art Puffer jeweils zwischen zwei Wirbeln oder genauer zwischen zwei Wirbelkörpern, also den vorderen Teilen der Wirbel. Die Bandscheiben federn Stöße ab und ermöglichen, dass sich die Wirbelsäule drehen oder beugen kann. Bei einem Bandscheibenvorfall wird Bandscheibengewebe zwischen zwei Wirbelkörpern herausgedrückt.
Entsteht dabei Druck auf Nerven oder Rückenmark, kann das Beschwerden wie Schmerzen und Missempfindungen hervorrufen. Das ist meist der Fall, wenn das Gewebe seitlich oder nach hinten austritt. Die Beschwerden sind in der Regel umso stärker, je mehr Bandscheibengewebe hervorgetreten ist.
Ist das Gewebe hingegen an einer Stelle hervorgetreten, an der keine Nervenwurzeln oder Nerven liegen, bereitet der Bandscheibenvorfall normalerweise keine Beschwerden.
Gut zu wissen
Andere Bezeichnungen für Bandscheibenvorfall sind Bandscheibenprolaps, Diskusprolaps und Bandscheibenherniation. Der Fachausdruck für Bandscheibe lautet Discus intervertebralis (= Zwischenwirbelscheibe).
Bandscheibenvorfall erkennen: Typische Symptome
Bei einem Bandscheibenvorfall können unterschiedliche Symptome auftreten, abhängig davon, in welchem Bereich der Wirbelsäule er liegt und wie stark die Bandscheibe eine Nervenwurzel einengt.
Durch den Druck der Bandscheibe auf einen Nerv kann es zu plötzlich einschießenden, teils auch ausstrahlenden starken Schmerzen kommen. Viele Betroffene sind dadurch in der Bewegung eingeschränkt oder nehmen automatisch eine Schonhaltung ein, um Schmerzen zu vermeiden. Beim Husten oder Niesen verstärken sich die Beschwerden in der Regel, ebenso, wenn beim Stuhlgang gepresst wird.
Bandscheibenvorfall im LWS-Bereich
Handelt es sich um einen Bandscheibenvorfall im Bereich der Lendenwirbelsäule (LWS), können die Schmerzen bis ins Gesäß oder auch ins Bein ausstrahlen, wenn der Ischiasnerv gequetscht wird. Dann kommt es zu sogenannten Ischiasschmerzen (Ischialgie), die manchmal bis in den Fuß reichen.
Aber die Schmerzen strahlen bei einem Bandscheibenvorfall nicht immer aus, sondern können sich auch als Schmerzen im unteren Rücken bemerkbar machen.
Daneben ruft die Nervenreizung bei einem Bandscheibenvorfall in manchen Fällen Symptome wie Missempfindungen (zum Beispiel Kribbeln, Taubheitsgefühle) oder sogar Lähmungserscheinungen hervor.
Treten bei einem Bandscheibenvorfall Symptome wie Taubheitsgefühle im Unterleib und außerdem Beschwerden wie eine Harn- oder Stuhlinkontinenz oder auch ein Harnverhalt auf, ist das ein Warnsignal. Dann liegt ein medizinischer Notfall vor, das sogenannte Kauda-Syndrom. Dieses sollte schnellstmöglich behandelt werden, um bleibende Schäden zu vermeiden.
Gut zu wissen
Im Unterschied zu höher gelegenen Bandscheibenvorfällen kann im LWS-Bereich das Rückenmark niemals von der Einengung durch eine Bandscheibe betroffen sein. Denn die Lendenwirbelsäule enthält gar kein Rückenmark – dieses endet im untersten Brustwirbel.
Bandscheibenvorfall im HWS-Bereich
Bei einem Bandscheibenvorfall im Bereich der Halswirbelsäule (HWS) kann es zu plötzlichen Schulter-Nacken-Schmerzen und einem steifen Nacken kommen. Unter Umständen strahlen die Schmerzen in den Arm oder sogar in die Hand aus und/oder es treten Symptome wie Missempfindungen auf.
Häufig nehmen die Schmerzen beim Drehen oder Neigen des Kopfes nach hinten beziehungsweise zur Seite zu – abhängig davon, in welcher Richtung der Bandscheibenvorfall liegt. Oft ist der Kopf zudem weniger beweglich als sonst.
Drückt die Bandscheibe nicht nur auf umliegende Nervenwurzeln, sondern auch auf das Rückenmark, kann es zu weitreichenderen Folgen kommen, die sich zum Beispiel durch Symptome wie Gangstörungen oder Probleme beim Wasserlassen äußern.
Bandscheibenvorfall: Mögliche Ursachen
Ob beim Gehen, Stehen, Heben oder sogar beim Sitzen: Im Alltag ist die Wirbelsäule vielen Belastungen ausgesetzt. Allein bei jedem Schritt setzen sich stoßartige Bewegungen in die einzelnen Wirbel fort. Diese werden mithilfe der Bandscheiben abgefangen, die wie Stoßdämpfer zwischen den Wirbelkörpern sitzen.
Bandscheiben sind elastisch, weil sich in ihrem Inneren ein wässrig-gelartiger Kern befindet, der von einer dehnbaren bindegewebigen Hülle ringartig zusammengehalten wird. Ein vorderes und hinteres Längsband hält jede Bandscheibe an ihrer Position zwischen den Wirbeln.
Im Laufe des Alters kommt es jedoch zu Verschleißerscheinungen. Die Bandscheiben verlieren allmählich an Wassergehalt und sind so weniger elastisch als früher. Dann können sie ihre Aufgaben nicht mehr so gut erfüllen. Dieser altersbedingte Verschleiß setzt etwa ab dem 30. Lebensjahr ein.
Kommt es nun zu anhaltenden Wirbelsäulen-(Fehl-)Belastungen, ruft das unter Umständen einen Bandscheibenvorfall hervor. Manchmal genügen dafür schon kleine, ruckartige Bewegungen oder Drehungen.
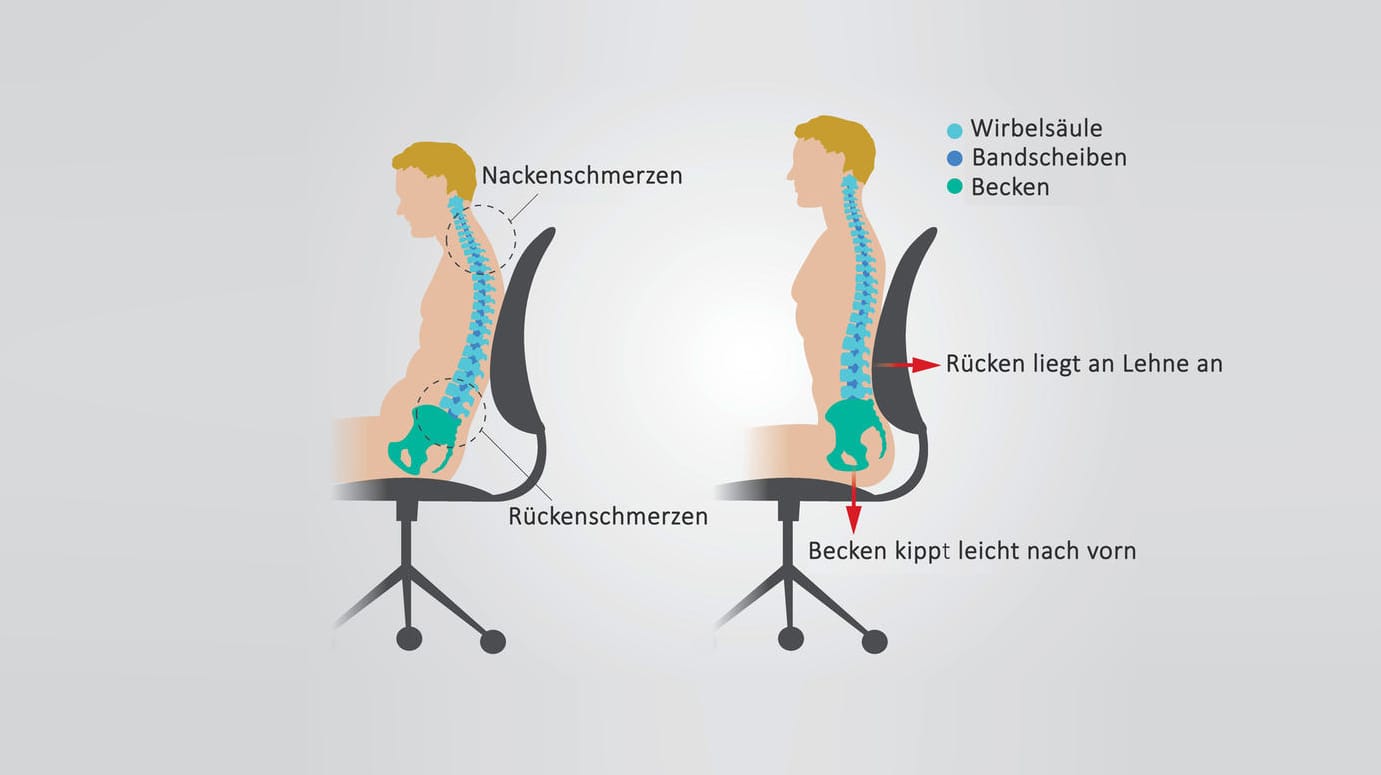
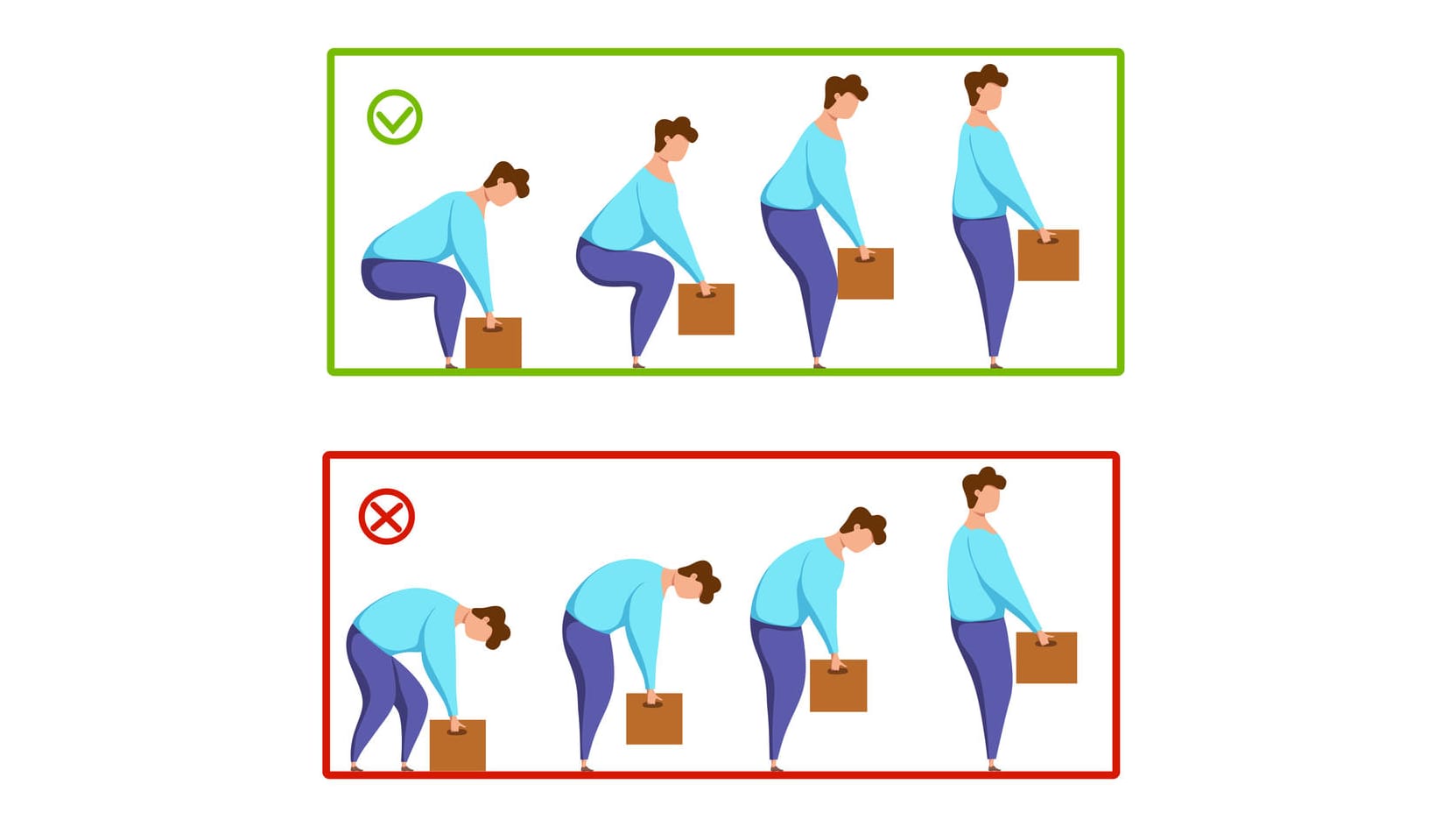
Bewegungsmangel, dauerhafte Fehlhaltungen wie durch nicht rückengerechtes langes Sitzen (etwa am Schreibtisch oder im Auto) oder durch starke Belastungen des Rückens bei schwerer körperlicher Arbeit (etwa beim Heben schwerer Lasten, insbesondere bei falschem Heben) können einen Bandscheibenvorfall begünstigen. Nur in seltenen Fällen hat ein Bandscheibenvorfall andere Ursachen wie einen Unfall oder eine Verletzung.
Abhängig davon, in welche Richtung der Bandscheibenvorfall erfolgt, also nach hinten, vorne oder seitlich, kann das Symptome wie Schmerzen und andere Beschwerden nach sich ziehen. Nämlich dann, wenn Bandscheibengewebe auf die Nervenwurzeln drückt, die jedem Wirbelkörper entspringen, und diese reizt.
Im Lendenwirbelbereich etwa verursacht ein Bandscheibenvorfall häufig Ischiasschmerzen, wenn der Ischiasnerv vom Bandscheibengewebe eingeengt und gereizt wird. Auch Missempfindungen wie Kribbeln oder ein taubes Gefühl sind möglich.
Bandscheibenvorfall: Einstufung nach Ausmaß der Lageveränderung
- Eine Vorstufe des Bandscheibenvorfalls ist die Bandscheibenvorwölbung (Bandscheibenprotrusion). Dabei verformt sich die Bandscheibe zwar, der Faserring bleibt jedoch noch intakt. Auch solch eine Vorwölbung kann zu Beschwerden führen.
- Beim eigentlichen Bandscheibenvorfall (Bandscheibenprolaps oder -extrusion) reißt die äußere Hülle und der gelartige Kern quillt teilweise hervor, sodass die Bandscheibe sich verformt, aber noch mit der Bandscheibe verbunden bleibt. Das herausgetretene Gewebe ruft auch örtliche Entzündungsreaktionen hervor.
- Beim sequestrierten Bandscheibenvorfall hat sich das gelartige Innere von der restlichen Bandscheibe gelöst und als sogenannter Sequester in den Wirbelkanal bewegt.
Wie stark oder welcher Art die Beschwerden sind, darüber sagt diese Einstufung allerdings nichts aus. Sie kann jedoch mitentscheidend dabei sein, welche Behandlung im Einzelfall nötig ist.
Bandscheibenvorfall: So stellt der Arzt die Diagnose
In den meisten Fällen genügen ein ärztliches Gespräch und eine körperliche Untersuchung, um die Diagnose Bandscheibenvorfall zu stellen. Auf bildgebende Verfahren wie Röntgenuntersuchung, MRT (Magnetresonanztomografie) oder CT (Computertomografie) kann oft verzichtet werden.
Ein Röntgenbild oder eine MRT-Aufnahme haben bei einem Bandscheibenvorfall häufig wenig Aussagekraft. Denn dabei lassen sich zwar möglicherweise Bandscheibenvorfälle nachweisen, diese müssen jedoch nicht automatisch etwas mit den akuten Beschwerden zu tun haben. Bandscheibenschäden und -vorfälle finden sich nämlich oft auch bei Menschen, die bislang gar keine Beschwerden dadurch haben.
Deshalb dürfen Schlüsse zwischen solchen sichtbaren Bandscheibenvorfällen und akuten Rückenschmerzen nur mit Vorsicht gezogen werden, um Fehldiagnosen und dadurch möglicherweise unnötige Behandlungen zu vermeiden.
Besteht der Verdacht auf einen Bandscheibenvorfall, ist eine Untersuchung mit bildgebenden Verfahren (wie MRT oder CT) daher nur in manchen Fällen ratsam. Der Arzt oder die Ärztin veranlasst weitere bildgebende Untersuchungen in der Regel nur unter bestimmten Bedingungen, wie etwa:
- bei Lähmungserscheinungen
- bei Problemen, den Harn oder Stuhl zu halten
- bei trotz Behandlung unerträglich starken Schmerzen
- bei trotz Behandlung lang anhaltenden Schmerzen und anderen Symptomen
- um mögliche andere Ursachen abzuklären (etwa eine Krebserkrankung)
Bandscheibenvorfall: Verlauf und Dauer
Welchen Verlauf ein Bandscheibenvorfall nimmt oder wie lange er dauert, lässt sich nicht mit Sicherheit sagen. Teilweise setzen die Schmerzen schlagartig ein und verschwinden kurz darauf wieder. Die schmerzhaften Beschwerden können auch in Schüben auftreten oder langfristig bestehen bleiben.
In vielen Fällen bessern sich die Beschwerden jedoch spätestens nach etwa sechs Wochen von selbst. Möglicherweise, weil das störende Gewebe sich so verlagert, dass es die Nerven nicht mehr einengt, oder es vom Körper allmählich resorbiert, also aufgenommen wird. Tritt hingegen nach dieser Zeit noch keine Besserung ein, gehen die Beschwerden sehr wahrscheinlich nicht von selbst wieder weg und erfordern andere Behandlungsmaßnahmen.
Bei einem Bandscheibenvorfall, der Beschwerden verursacht und die Beweglichkeit einschränkt, stellt der Arzt oder die Ärztin häufig eine Krankschreibung aus – meist über einige Wochen, in manchen Fällen länger.
Bandscheibenvorfall: Behandlung
Bei einem Bandscheibenvorfall bessern sich die Beschwerden oft auch ohne Behandlung nach einigen Wochen (meist sechs) von selbst. Deshalb besteht die Therapie häufig erst einmal darin, die Schmerzen zu lindern und abzuwarten.
Die Schmerzlinderung soll zum einen den Alltag erträglicher machen und zum anderen eine einigermaßen normale Beweglichkeit ermöglichen. Moderate Bewegung kann die Genesung unterstützen. Längerfristige Bettruhe, wie sie früher verschrieben wurde, ist bei einem Bandscheibenvorfall hingegen eher kontraproduktiv.
Dennoch kann eine kurzfristige ruhende Entlastung sinnvoll sein, wenn die Schmerzen sehr stark sind. Ratsam ist dann die sogenannte Stufenlagerung, bei der man auf dem Rücken liegt (zum Beispiel auf einer Gymnastikmatte) und die Beine angewinkelt so ablegt, dass sich Unter- und Oberschenkel zueinander in einem rechten Winkel befinden (zum Beispiel auf einem Sitzwürfel, einem Kissenstapel oder Ähnlichem).
Beim Schlafen kann es in Rückenlage außerdem helfen, ein Kissen unter die Knie zu legen, sodass diese leicht angewinkelt sind – das entlastet den unteren Rücken. Wer die Seitenlage bevorzugt, sollte darauf achten, dass das Kopfkissen nicht zu hoch ist: Der Kopf sollte nicht abknicken, sondern möglichst gerade in Verlängerung der Wirbelsäule liegen. In Seitenlage kann es außerdem helfen, die Beine etwas anzuwinkeln und ein Kissen zwischen die Knie zu legen.
Gegen die Schmerzen verschreibt der Arzt oder die Ärztin bei einem Bandscheibenvorfall häufig entzündungshemmende Schmerzmittel aus der Gruppe der NSAR (nicht-steroidale Antirheumatika) wie Ibuprofen, Diclofenac oder Naproxen. Werden diese nicht gut vertragen, bietet sich alternativ Paracetamol an. Zusätzlich kann Wärme helfen, etwa in Form von Wärmekissen, einem heißen Bad oder Rotlicht.
Lassen die Schmerzen damit nicht nach, kann außerdem eine Behandlung mit entzündungshemmenden Glukokortikoiden infrage kommen, entweder in Form von Tabletten oder als Spritze nahe am Ort des Bandscheibenvorfalls verabreicht. Daneben können Muskelrelaxanzien bei einem Bandscheibenvorfall helfen, die schmerzhaft verspannte Muskulatur zu lösen.
Zusätzlich verschreibt der Arzt oder die Ärztin bei einem Bandscheibenvorfall in der Regel Physiotherapie, sobald die Schmerzen deutlich nachlassen. Dabei bekommen Betroffene Übungen und Positionen gezeigt, die sie zu Hause durchführen können und die dazu beitragen, die Schmerzen zu lindern. Später kommen Übungen dazu, die eine schwache Muskulatur stärken sollen.
Gut zu wissen
All diese Behandlungsformen können nicht dabei helfen, bei einem Bandscheibenvorfall die Heilung zu beschleunigen. Sie tragen jedoch dazu bei, die Zeit, die der Körper für die Genesungsprozesse braucht, möglichst beschwerdefrei zu überstehen.
Operation bei Bandscheibenvorfall
In den meisten Fällen (mehr als 80 Prozent) ist bei einem Bandscheibenvorfall keine Operation notwendig. Sie kommt als Behandlung nur unter bestimmten Bedingungen infrage. Etwa wenn
- die Ischiasschmerzen länger als sechs bis zwölf Wochen nach einem Bandscheibenvorfall noch unvermindert stark anhalten.
- der Bandscheibenvorfall die Nerven so sehr beeinträchtigt, dass Harn oder Stuhl nicht richtig gehalten werden können oder er eine Muskelschwäche hervorruft.
In diesen Fällen wird der Arzt oder die Ärztin einen operativen Eingriff erwägen, um jene Teile der Bandscheibe zu entfernen, die das Nervengewebe einengen. Solch eine OP ist jedoch kein Schutz vor einem weiteren Bandscheibenvorfall: Bei etwa ein bis zwei von zehn Menschen kommt es später zu einem erneuten Bandscheibenprolaps.
Bandscheibenvorfall: Welche Übungen helfen
Sind die akuten Schmerzen nach einem Bandscheibenvorfall im LWS-Bereich vorüber, können verschiedene Übungen dabei helfen, die Rumpfmuskulatur zu dehnen und zu stärken – und damit zu stabilisieren. Denn schwache Bauch- und Rückenmuskeln begünstigen einen Bandscheibenvorfall.
Nachfolgend finden Sie Beispiele, wie diese aussehen können; es gibt jedoch eine Vielzahl an möglichen Übungen. In der Regel bekommen Betroffene bereits im Rahmen der verschriebenen Physiotherapie Übungen erklärt, die für sie gut sind und auch zu Hause durchgeführt werden sollen.
- HWS-Bandscheibenvorfall: Welche Übungen helfen
Falls Sie vorhaben, nach einem Bandscheibenvorfall Übungen auf eigene Faust zu praktizieren, halten Sie vorher am besten Rücksprache mit Ihrem Arzt oder Ihrer Ärztin oder Ihrer physiotherapeutischen Praxis. Wichtig bei allen Übungen ist, diese achtsam auszuführen, es nicht zu übertreiben und aufzuhören, falls dabei Schmerzen auftreten.
LWS-Übungen nach Bandscheibenvorfall
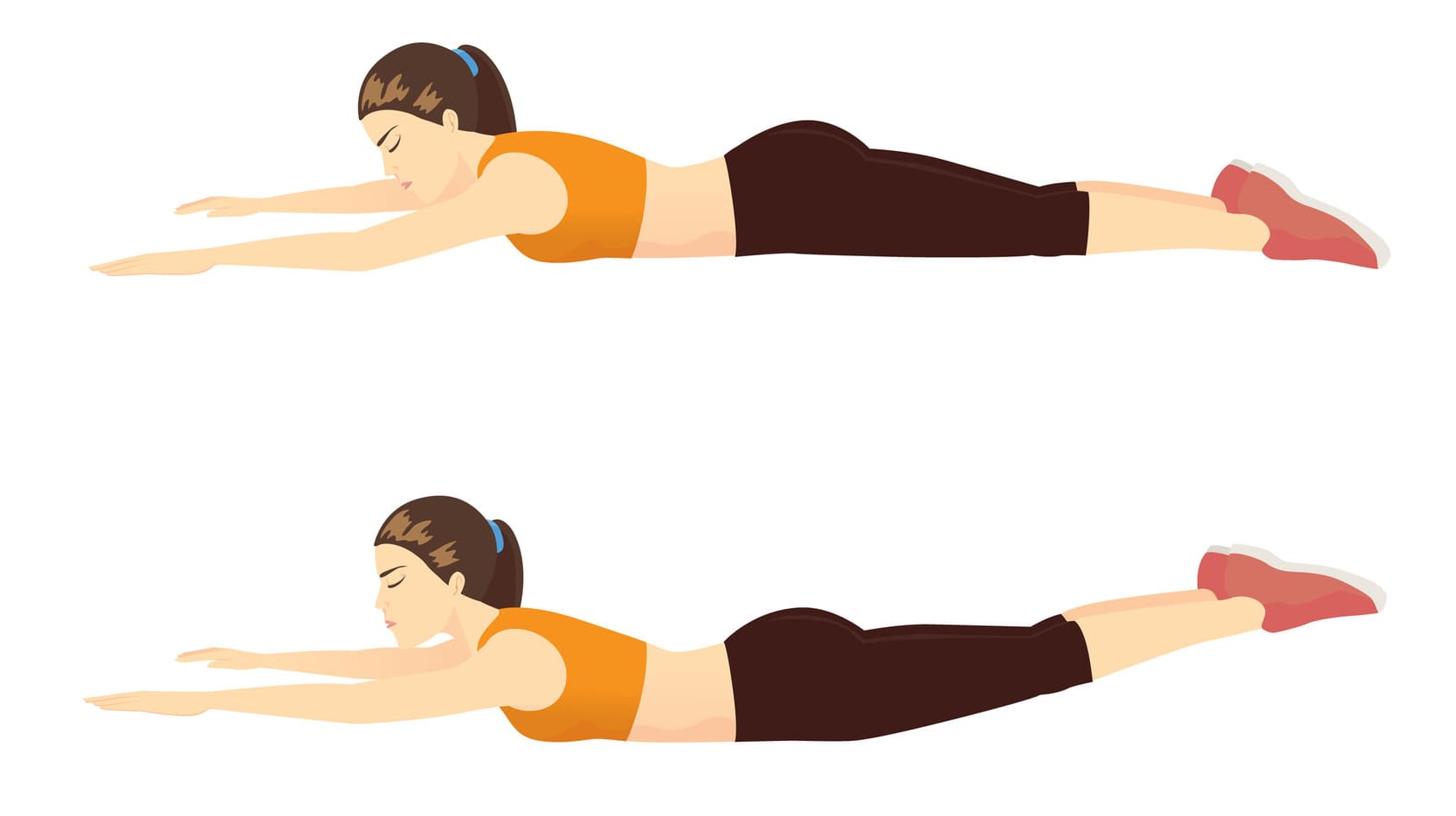
LWS-Übung 1: Superman
Legen Sie sich mit ausgestreckten Armen und Beinen auf den Bauch. Heben Sie die Arme gestreckt etwas an und halten Sie die Position für einige Sekunden. Legen Sie die Arme wieder ab. Wiederholen Sie die Übungen mit gestreckten Beinen. Wenn Sie mögen, führen Sie die Übung nun mit gestreckten Armen UND Beinen durch – aber geraten Sie dabei nicht ins Hohlkreuz.
LWS-Übung 2: Vierfüßler-Stand mit Beugen und Strecken des diagonalen Arms und Beins
Begeben Sie sich in den Vierfüßler-Stand: Die Knie befinden sich senkrecht unter der Hüfte, die Hände unter den Schultergelenken. Bewegen Sie den Rücken in eine neutrale, tischartige Position – also weder nach unten noch nach oben durchgedrückt. Der Kopf befindet sich in Verlängerung der Wirbelsäule.
Strecken Sie den linken Arm und das rechte Bein gerade aus und halten Sie die Position einige Sekunden. Wiederholen Sie alles mit dem rechten Arm und dem linken Bein.
Welche Übungen sollte man nach einem Bandscheibenvorfall vermeiden?
Manche Übungen sind nach einem Bandscheibenvorfall eher nicht zu empfehlen. Meiden sollten Betroffene vorsichtshalber alle Übungen, bei denen zu viel Druck im unteren Rücken oder ein starkes Hohlkreuz entsteht.
Aus diesem Grund eignen sich zum Beispiel Übungen, die mit starkem Bauchpressen einhergehen (wie Sit-ups, Crunches) sowie Kniebeugen in der Regel nicht so gut. Auch von Kraftübungen wie dem Schulterdrücken (Überkopfdrücken), bei denen Gewichte über Kopfhöhe gehoben werden, ist unter anderem eher abzuraten.
- "Bandscheibenvorfall". Online-Informationen der Neurologen und Psychiater im Netz: www.neurologen-und-psychiater-im-netz.de (Abrufdatum: 31.1.2025)
- "Zervikale Bandscheibenschäden mit Radikulopathie". Online-Informationen von Deximed: deximed.de (Stand: 7.1.2025)
- "Bandscheibenvorfall". Online-Informationen der MSD Manuals: www.msdmanuals.com (Stand: November 2024)
- "Lumbale Bandscheibenschäden mit Radikulopathie". Online-Informationen von Deximed: deximed.de (Stand: 10.7.2024)
- "Bandscheibenvorfall". Online-Informationen des Bundesministeriums für Gesundheit: gesund.bund.de (Stand: 18.12.2023)
- "Bandscheibenvorfall". Online-Informationen des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen: www.gesundheitsinformation.de (Stand: 19.4.2023)
- "Bandscheibenvorfall". Online-Informationen des Pschyrembel: www.pschyrembel.de (Stand: November 2022)
- Leitlinien der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie: "Bandscheibenvorfälle mit radikulärer Symptomatik, konservative und rehabilitative Versorgung" (PDF). AWMF-Leitlinien-Register Nr. 033/048 (Stand: 31.7.2020)
- "Bandscheibenvorfall: Was ist das?" Online-Informationen des öffentlichen Gesundheitsportals Österreichs: www.gesundheit.gv.at (Stand: 25.9.2019)
- Leitlinien der Deutschen Gesellschaft Neurologie: "Lumbale Radikulopathie" (PDF). AWMF-Leitlinien-Register Nr. 030/058 (Stand: 2018)
- Ficklscherer, A., et al.: "Kurzlehrbuch Orthopädie und Unfallchirurgie". Urban & Fischer, München 2018
- Leitlinien der Deutschen Gesellschaft Neurologie: "Zervikale Radikulopathie" (PDF). AWMF-Leitlinien-Register Nr. 030/082 (Stand: 2017)
- Niethard, F. et al.: "Orthopädie und Unfallchirurgie". Thieme, Stuttgart 2017
- Mayer, H. M, Heider, F. C.: "Der lumbale Bandscheibenvorfall" (PDF). Orthopädie und Unfallchirurgie up2date, Jahrgang 11, Nr. 6, S. 427-447 (2016)
- Andreae, S., et al.: "Altenpflege professionell: Krankheitslehre". Thieme, Stuttgart 2006
- Die Informationen ersetzen keine ärztliche Beratung und dürfen daher nicht zur Selbsttherapie verwendet werden.
Quellen anzeigen