Der Gesprächspartner muss auf jede unserer Fragen antworten. Anschließend bekommt er seine Antworten vorgelegt und kann sie autorisieren.
Zum journalistischen Leitbild von t-online.Diabetesexpertin klärt auf "Diabetes Typ 1 kann prinzipiell jeden treffen"


Erhält ein Kind die Diagnose "Diabetes Typ 1", fallen die Eltern meist aus allen Wolken. Nur wenige erkennen frühe Warnzeichen.
Diabetes Typ 1 ist die häufigste Stoffwechselerkrankung bei Kindern. Dennoch wird die Krankheit meist spät erkannt. Manchmal erst dann, wenn es zu schweren Stoffwechselentgleisungen gekommen ist.
Im Gespräch mit t-online erklärt Professor Anette-Gabriele Ziegler, Direktorin für Diabetesforschung am Helmholtz Munich, auf welche Warnzeichen Eltern bei ihren Kindern achten sollten und welche Möglichkeiten der Früherkennung es gibt.
t-online: Was ist Diabetes Typ 1 und was macht die Krankheit so gefährlich?
Prof. Dr. Anette-Gabriele Ziegler: Menschen mit Typ-1-Diabetes haben eine Autoimmunerkrankung, die sich im Verlauf zu einer chronischen Stoffwechselerkrankung entwickelt – der häufigsten im Kindes- und Jugendalter. Das eigene Immunsystem richtet sich gegen die Insulin produzierenden Beta-Zellen der Bauchspeicheldrüse. Diesen Prozess nennt man Inselautoimmunität.
Durch die Autoimmunreaktion werden die Beta-Zellen zerstört. Der Körper kann dann selbst kein oder nur noch unzureichend Insulin herstellen. Ohne Insulin kann der Zucker aus dem Blut nicht mehr in die Zellen der Organe aufgenommen werden. Deshalb steigt der Blutzucker auf bedenkliche Werte an und die Organzellen werden nicht mehr ausreichend mit Energie versorgt.

Zur Person
Professor Dr. Anette-Gabriele Ziegler ist Direktorin des Instituts für Diabetesforschung am Helmholtz Munich. Sie hat eine Professur am Lehrstuhl für Diabetes und Gestationsdiabetes an der TU München, ist Honorarprofessorin an der TU Dresden und Vorstandvorsitzende der Forschungsgruppe Diabetes e. V.
Welche Auswirkungen hat das?
Es treten klinische Symptome auf und die Stoffwechselerkrankung manifestiert sich. Betroffene müssen nun ihren Blutzuckerspiegel mit einer dauerhaften Insulintherapie "von außen" kontrollieren. Diese Therapie rettet seit 100 Jahren Menschen das Leben. Es kann damit aber bis heute keine physiologische Einstellung des Blutzuckers über den gesamten Verlauf der chronischen Erkrankung erzielt werden. Dies fördert das Auftreten von diabetischen Folgeerkrankungen, die mit reduzierter Lebensqualität und Lebenserwartung verbunden sind.
Ein weiteres Problem bei Typ-1-Diabetes ist, dass die Erkrankung häufig erst erkannt und behandelt wird, wenn es bereits zu schwerwiegenden Stoffwechselstörungen gekommen ist. Wenn bei Kindern hingegen ein erhöhtes Risiko für Typ-1-Diabetes schon bekannt ist, lässt sich die Erkrankung durch Beratung der Familien und regelmäßige Nachuntersuchungen früh erkennen und behandeln. Auch eine Teilnahme an Studien zur Verhinderung der Krankheitsentwicklung kann sinnvoll sein.
Wo liegt der Unterschied zwischen Diabetes Typ 1 und Typ 2?
Typ-1-Diabetes ist eine Autoimmunerkrankung, die meist im Kinder- oder Jugendalter auftritt. Die Bauchspeicheldrüse produziert gar kein Insulin mehr. Beim Diabetes Typ 2 dagegen wird zu wenig Insulin gebildet oder die Wirkung des Insulins an den Zellen ist gestört. Die Patienten sind in der Regel über 40 Jahre alt.
Was weiß man über die Ursachen von Diabetes Typ 1?
Typ-1-Diabetes ist eine komplexe Erkrankung, die aus den Wirkungen und Wechselwirkungen von genetischen und umweltbedingten Faktoren resultiert. Der genetische Faktor zum Typ-1-Diabetes-Risiko wird auf etwa 50 Prozent geschätzt. Vererbt wird die genetische Veranlagung, eine Inselautoimmunität zu entwickeln. Bei über 90 Prozent der Personen mit Typ-1-Diabetes stammt diese Veranlagung übrigens von Eltern ohne Typ-1-Diabetes. Das heißt, die Erkrankung kann prinzipiell jede Person treffen.
In welchem Alter zeigt sich die Krankheit häufig?
Die frühen Kindheitsjahre stellen offenbar eine sehr empfängliche oder "vulnerable" Phase im Leben dar, in der das Auftreten von Inselautoimmunität bei genetisch veranlagten Personen durch Exposition mit Umweltfaktoren begünstigt wird. Die Autoimmunkrankheit beginnt meist schon in den ersten beiden Lebensjahren.
Wer hat ein erhöhtes Risiko für Diabetes Typ 1?
Wenn Eltern Diabetes 1 haben, ist das Risiko ihrer Kinder erheblich erhöht. In Deutschland entwickeln gegenwärtig etwa 3 bis 4 von 1.000 Menschen im Laufe ihres Lebens Typ-1-Diabetes.
Das bedeutet, das Risiko liegt in der Allgemeinbevölkerung bei 0,3 bis 0,4 Prozent. Das Erkrankungsrisiko liegt dagegen bei 3, 5 und 8 Prozent, wenn die Mutter bzw. der Vater beziehungsweise ein Geschwisterkind bereits Typ-1-Diabetes haben. Haben zwei nahe Verwandte Typ-1-Diabetes, also zum Beispiel Mutter und Vater oder ein Elternteil und eines der Geschwister, dann steigt das Risiko für Typ-1-Diabetes auf 25 Prozent.
Allerdings haben fast 90 Prozent der Kinder, die an Typ-1-Diabetes erkranken, keinen nahen Verwandten, der ebenfalls erkrankt ist.
Kann also jedes Kind die Krankheit bekommen?
Ja. Das Risiko für Typ-1-Diabetes variiert in Abhängigkeit von der genetischen Veranlagung, die prinzipiell jedes Kind vererbt bekommen kann. In der Gruppe der Verwandten kommt das zwar häufiger vor, insgesamt stellt diese Gruppe aber nur einen relativ kleinen Anteil der Betroffenen dar.
Haben Kinder ein erhöhtes Risiko für Diabetes 1, kommt es darauf an, ob sie eine Inselautoimmunität entwickeln oder nicht. Wenn nicht, reduziert sich ihr Risiko. Wenn sie jedoch eine Inselautoimmunität entwickeln, erhöht es sich deutlich und unabhängig von der familiären Vorbelastung.
Gibt es neben genetischen Faktoren noch weitere, die einen Typ-1-Diabetes begünstigen?
Es verdichten sich Hinweise darauf, dass gehäufte virale Atemwegsinfektionen im ersten Lebensjahr mit der Entwicklung von Inselautoimmunität und Typ-1-Diabetes in Verbindung stehen.
Virusinfektionen werden schon länger als mögliche auslösende und/oder beschleunigende Faktoren im Autoimmunprozess diskutiert. Eine Rolle in der Pathogenese wird ebenfalls für das Darm-Mikrobiom sowie die frühkindliche Ernährung angenommen.
Eine am Helmholtz Munich durchgeführte Studie (Teddy-Studie) untersucht seit mehr als 15 Jahren systematisch den Einfluss von Umweltfaktoren ab der Geburt auf die Entstehung von Typ-1-Diabetes in einer großen Kohorte von Kindern mit erhöhtem Erkrankungsrisiko. Daten aus Teddy zeigen unter anderem, dass die Gabe von Probiotika das Risiko für Inselautoimmunität bei Kindern mit hohem genetischem Diabetesrisiko verringern kann.
Wir können daraus schließen, dass präventive Maßnahmen in Bezug auf die Inselautoimmunität bei Kindern mit erhöhtem Diabetes-1-Risiko schon sehr früh einsetzen sollten.
Wie erkenne ich, dass mein Kind Typ-1-Diabetes hat?
Die typischen Symptome eines anhaltend hohen Blutzuckerspiegels bei Typ-1-Diabetes sind starker Durst und vermehrtes Trinken, häufiges Wasserlassen, plötzliche Gewichtsabnahme, stetige Müdigkeit, eine geringere Leistungsfähigkeit sowie Zeichen der Austrocknung. Hierzu gehören trockene Haut und Schleimhäute sowie rissige Lippen.
Treten diese Symptome bei Kindern oder Jugendlichen auf, sollte durch medizinisches Fachpersonal schnellstmöglich der Blutzucker bestimmt und ärztliche Hilfe gesucht werden.
Diabetes 1 bleibt bei Kindern oft unerkannt. Warum ist das so?
Typ-1-Diabetes im Frühstadium – also wenn der Autoimmunprozess bereits im Gange ist – bleibt meist lange Zeit unbemerkt. Die Person fühlt sich zunächst gesund und zeigt keinerlei Symptome. Anzeichen der Stoffwechselerkrankung treten erst auf, wenn die Beta-Zellen nicht mehr ausreichend Insulin bilden und der Blutzucker steigt.
Häufig treten die Symptome erstmals in Zusammenhang mit einer Belastungssituation auf, beispielsweise einer akuten Infektion oder anderer Erkrankung. In jedem Fall muss dann schnell gehandelt und mit der Insulintherapie begonnen werden. Bei etwa einem Drittel der Betroffenen erfolgt die Diagnose aber zu spät; nämlich erst, wenn bereits eine Übersäuerung des Bluts eingetreten ist.
Dieser Zustand wird "diabetische Ketoazidose" genannt und ist ein medizinischer Notfall, der durch frühes Erkennen und richtige Einschätzung der Symptome sowie frühem Behandlungsbeginn vermieden werden kann und muss.
Wie lässt sich die Krankheit stärker ins öffentliche Bewusstsein rücken?
Berichte in den Medien, Aufklärungskampagnen, – wie unsere aktuelle Kampagne mit dem Titel "K1ds are Heroes" – Vermittlung von Informationen in der Schule sowie für Personal von Kindertageseinrichtungen, Angebote für Früherkennungsuntersuchungen, Gespräche mit politischen Entscheidungsträgern; kurz gesagt, alle Maßnahmen sind geeignet, die dazu beitragen, die Gesellschaft besser über Typ-1-Diabetes sowie neue Möglichkeiten zur Früherkennung und Behandlung zu informieren. Sie dienen dazu, Missverständnisse über die Erkrankung zu klären und die Benachteiligung von Betroffenen im Alltag zu beseitigen.
Weitere Informationen zu den Studien des Instituts für Diabetesforschung am Helmholtz Munich finden Sie hier:
Helmholtz Munich
Fr1da-Studie
K1ds Are Heroes
GPPAD Studien
Was passiert, wenn die Krankheit nicht oder erst spät entdeckt wird?
Typ-1-Diabetes wird ohne entsprechende Früherkennungsmaßnahmen häufig leider erst erkannt, wenn die Krankheit so weit vorangeschritten ist, dass bereits ernst zu nehmende Komplikationen vorliegen. Zeigen sich typische Symptome von Typ-1-Diabetes, besteht oft bereits eine diabetische Ketoazidose (DKA). Diese akute Komplikation entwickelt sich aufgrund einer zu späten Diagnose und fehlenden Insulintherapie und kann bei schwerer metabolischer Entgleisung lebensbedrohlich sein.
Das Vorliegen einer DKA zum Zeitpunkt der Diagnose ist mit einer schlechteren Langzeit-Blutzuckereinstellung verbunden und erhöht das Risiko für kognitive Störungen sowie Schädigungen an den Blutgefäßen, die dann im weiteren Verlauf Folgeerkrankungen verursachen. Zudem führt ein akuter und schwerer Beginn der Erkrankung des Kindes bei vielen Eltern und Kindern zu starker psychischer Belastung. Die Familien sind oft von der plötzlich eingetretenen neuen Situation überfordert.
Wie lässt sich verhindern, dass es gar nicht erst so weit kommt?
Für die Erkennung des Typ-1-Diabetes im Frühstadium, noch vor Auftreten der pathologischen Blutzuckerwerte und klinischen Symptome, ist eine Untersuchung des Bluts auf das Vorliegen von spezifischen Immunmarkern, den sogenannten "Insel-Autoantikörpern" erforderlich.
Das wichtigste Anliegen der Früherkennungsuntersuchung ist, gefährdete Kinder zu identifizieren, damit sie und ihre Familien geschult und nachuntersucht werden können, um schweren metabolischen Entgleisungen vorzubeugen. Eine passende Insulintherapie kann so schon früh erfolgen. Die Restfunktion der Beta-Zellen ist dadurch noch besser erhalten und unterstützt eine möglichst optimale Einstellung der Blutzuckerwerte im Tagesverlauf.
Studiendaten zeigen, dass durch eine frühe Diagnose des Typ-1-Diabetes die Häufigkeit der DKA bei Manifestation gesenkt und die Blutzuckereinstellung der Patienten langfristig verbessert werden kann. Dadurch lassen sich akute Komplikationen und diabetische Folgeerkrankungen reduzieren, die Lebensqualität der Patienten verbessern, und Kosten für das Gesundheitssystem einsparen.
Können Sie etwas zu den Methoden der Früherkennung sagen?
Zur Früherkennung der Erkrankung gibt es derzeit zwei verschiedene Screeningmethoden: Zum einen können Neugeborene in den ersten Lebenstagen mithilfe weniger Blutstropfen kostenfrei auf ein erhöhtes genetisches Typ-1-Diabetes-Risiko untersucht werden (Freder1k-Studie). Dieses Screening wird deutschlandweit für alle Babys angeboten, deren Eltern oder Geschwister bereits an Diabetes Typ 1 erkrankt sind.
In Bayern, Niedersachsen, Sachsen und Thüringen ist die Untersuchung auch für Neugeborene ohne nahe Verwandte mit Typ-1-Diabetes möglich.
Zum anderen kann ein Frühstadium des Typ-1-Diabetes durch die Bestimmung von Insel-Autoantikörpern im Blut diagnostiziert werden. Im Rahmen der Fr1da-Studie können Kinder im Alter von 2 bis 10 Jahren in Bayern, in Niedersachsen/Hamburg und in Sachsen kostenlos getestet werden. Deutschlandweit wird das Screening für Verwandte von Patienten mit Typ-1-Diabetes im Alter von 1 bis 21 Jahren angeboten. Informationen finden sich auf der Internetseite www.typ1diabetes-frueherkennung.de.
Die bisherigen Ergebnisse der Studie verdeutlichen, dass ein Screening zur Typ-1-Diabetes-Früherkennung, im Zusammenarbeit mit Kinderarztpraxen und lokalen Diabeteseinrichtungen, mit einer dramatischen Reduktion der DKA-Rate verbunden ist. Entsprechende Früherkennungsuntersuchungen sollten daher bei Kindern zum Bestandteil der Regelversorgung werden.
Ist es möglich, Diabetes 1 vorzubeugen?
Wir und andere Forscher arbeiten daran, neue Behandlungsansätze zu entwickeln, um Typ-1-Diabetes zu verhindern oder den Ausbruch der Erkrankung zumindest zu verzögern. Bei allen Ansätzen – und es gibt eine ganze Reihe davon – wird das Ziel verfolgt, die Zerstörung der Insulin produzierenden Betazellen durch das körpereigene Immunsystem aufzuhalten. Es sollen also möglichst viele Betazellen erhalten bleiben, damit der Körper weiterhin selbst Insulin herstellen kann.
Vorausgesetzt, die Krankheit wurde früh entdeckt: Lässt sich ihr Fortschreiten stoppen?
Bisher gibt es keine Möglichkeit, den Ausbruch von Typ-1-Diabetes zu verhindern. Allerdings erforschen wir und viele andere Gruppen weltweit in verschiedenen Studien neue Behandlungsformen, um die Entstehung von Typ-1-Diabetes zu verzögern oder zu verhindern. Immuntherapie ist eine potenzielle Behandlungsoption bei Typ-1-Diabetes, um die körpereigene Insulinproduktion von Betroffenen zu erhalten.
Wie kann man sich das vorstellen?
Alle Ansätze verfolgen das Ziel, die Zerstörung der Beta-Zellen durch das Immunsystem aufzuhalten. In der Zukunft ist eine Anwendung von verschiedenen Immuntherapien in verschiedenen Stadien des Typ-1-Diabetes vorstellbar. In den USA ist seit November 2022 mit Teplizumab der erste Wirkstoff zugelassen, der einen Ausbruch von Typ-1-Diabetes um durchschnittlich zwei bis drei Jahre verzögern kann. Dies ist ein Meilenstein in der Behandlung des Typ-1-Diabetes. Forschende setzen sich dafür ein, dass solche Therapien auch in Europa verfügbar werden.
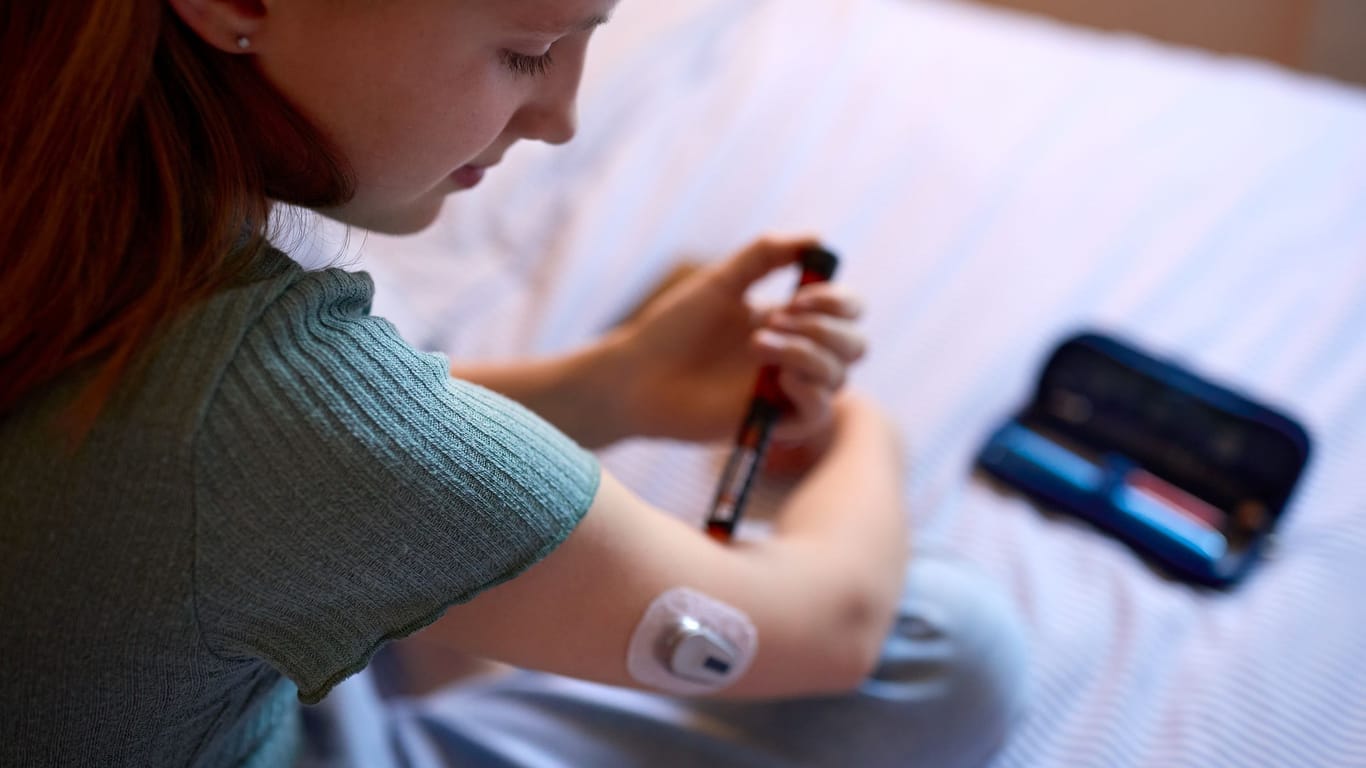
Bei der Insulintherapie gab es in den letzten Jahren enorme Fortschritte. Was bedeutet das für die Lebensqualität der Patienten?
Diese Fortschritte haben immense Bedeutung für die Qualität der Behandlung, also der Kontrolle des Blutzuckers in möglichst physiologischen Bereichen – und das jeden Tag über 24 Stunden hinweg. Die neuen Techniken "denken mit" und bieten so den Betroffenen bessere Möglichkeiten, auf Blutzuckerschwankungen adäquat zu reagieren, und das bedeutet mehr Freiheiten im Alltag.
Wie zeigt sich das konkret?
Das zeigt sich zum Beispiel bei der Anpassung der Insulinmenge auf Nahrungsaufnahme oder bei körperlicher Aktivität. Insbesondere sogenannte "geschlossene Systeme" aus Insulinpumpe und Blutzuckersensor, die miteinander kommunizieren und, nach bestimmten Algorithmen, "selbstständig" die abgegebene Insulinmenge in Abhängigkeit von Veränderungen des Blutzuckers variieren, sind eine enorme Verbesserung; und die Entwicklung ist in vollem Gange und die Systeme werden noch weiter optimiert.
Das alles stellt eine deutliche Erleichterung für Patienten dar, wodurch die Lebensqualität und – durch die bessere Blutzuckereinstellung und die Reduktion von Folgeerkrankungen – auch die Lebenserwartung erhöht wird.
Bislang ist Typ-1-Diabetes unheilbar. Könnte sich das in der Zukunft ändern?
Ja. Das ist vorstellbar. Eine echte Heilung der Erkrankung würde aber bedeuten, dass danach auch keine Behandlung mehr notwendig ist. Entscheidend dafür wird sein, dass der zugrundeliegende Autoimmunprozess langfristig unterdrückt oder kontrolliert werden kann, was durch eine Stärkung oder Korrektur der körpereigenen Immunregulation erreicht werden könnte.
Neue Behandlungen zur Immunmodulation könnten dann in jeder Phase der Entwicklung von Typ-1-Diabetes eingesetzt werden. Bei Personen mit bereits bestehender klinischer Stoffwechselerkrankung erfordert eine Heilung zudem eine Zellersatztherapie, um den Körper wieder mit ausreichend Insulin produzierenden Zellen zu versorgen. Dann könnte eine Heilung gelingen.
Wie lange könnte das noch dauern?
Es ist heute noch schwierig, einen Zeitpunkt abzuschätzen. Wir und viele Forscher weltweit arbeiten mit Hochdruck daran. Es wäre schon ein Riesenerfolg, wenn verbesserte immuntherapeutische Behandlungen im Frühstadium der Erkrankung den klinischen Ausbruch von Typ-1-Diabetes verhindern oder verzögern könnten. Hier bin ich zuversichtlich, dass sich solche neuen Therapien in den nächsten Jahren durchsetzen werden.
Vielen Dank für das Gespräch, Frau Prof. Ziegler.
- Die Informationen ersetzen keine ärztliche Beratung und dürfen daher nicht zur Selbsttherapie verwendet werden.
- Interview mit Frau Prof. Ziegler
- "Typ-1-Diabetes", Online-Informationen von Deximed: deximed.de (Stand: 29.11.2023)
- Leitlinie der Deutschen Diabetes Gesellschaft: "Therapie des Typ-1-Diabetes". AWMF-Leitlinien-Register Nr. 057/013 (Stand: September 2023)
- "Diabetes Typ 1". Online-Informationen des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG): www.gesundheitsinformation.de (Stand: 11.8.2021)