Wichtige Alarmzeichen Diabetes erkennen und richtig behandeln

Für diesen Beitrag haben wir alle relevanten Fakten sorgfältig recherchiert. Eine Beeinflussung durch Dritte findet nicht statt.
Zum journalistischen Leitbild von t-online.

Von Harndrang bis Hauttrockenheit: Lesen Sie hier, welche Symptome zur Zuckerkrankheit gehören, welche Formen es gibt und wie Diabetes behandelt wird.
Es gibt viele Symptome, mit denen sich ein Diabetes bemerkbar macht. Rund sechs Millionen Menschen in Deutschland leiden an der Stoffwechselkrankheit
Was ist Diabetes?
Diabetes mellitus, umgangssprachlich auch als Zuckerkrankheit bekannt, bezeichnet eine chronische Stoffwechselstörung mit erhöhten Blutzuckerwerten (Hyperglykämie).
Der Begriff "Diabetes" leitet sich aus dem Griechischen ab und steht für "durchfließen", das lateinische Wort "mellitus" bedeutet "süß wie Honig". Zusammen beschreiben beide Begriffe ein Krankheitsbild, das bereits in der Antike erkannt wurde: eine vermehrte Ausscheidung von Zucker im Urin.
Ursachen und Risikofaktoren
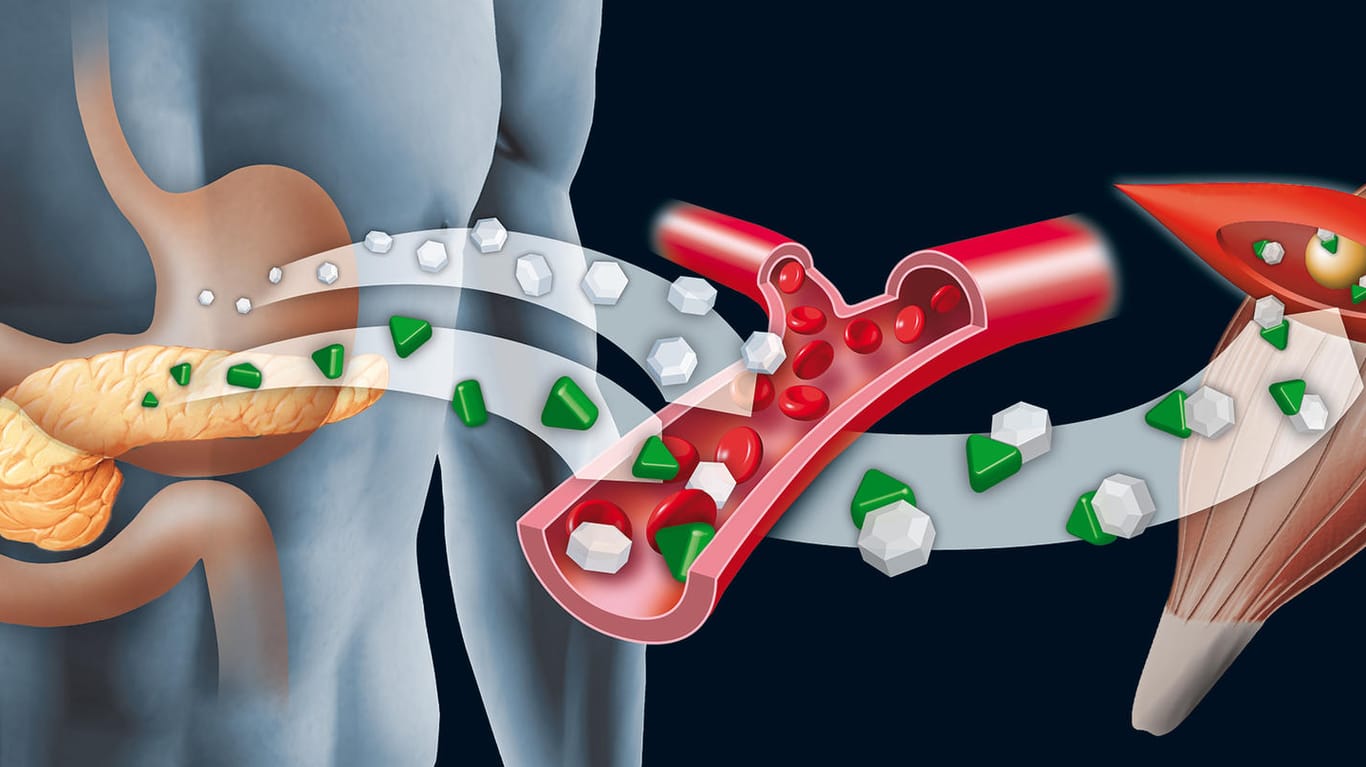
Bei der Entstehung von Diabetes spielt das Hormon Insulin, das den Kohlenhydrat-, Fett- und Eiweißstoffwechsel steuert, eine entscheidende Rolle. Insulin ist ein lebenswichtiges Hormon, das der Körper selbst bildet. Es sorgt dafür, dass die Glukose (Zucker) aus dem Blut in die Zellen gelangt, wo sie als Energielieferant für den Stoffwechsel dient. Insulin senkt also den Zuckerspiegel im Blut. Dieser Mechanismus ist bei Diabetikern gestört. Die Gründe hierfür sind abhängig davon, um welchen Diabetes-Typ es sich handelt.
Warum sich bei manchen Menschen ein Typ-2-Diabetes entwickelt, andere hingegen davon verschont bleiben, ist noch nicht ausreichend erforscht. Sicher ist allerdings, dass eine ungünstige Lebensweise und eine erbliche Vorbelastung eine wichtige Rolle spielen. Übergewicht gilt als einer der größten Risikofaktoren. Vor allem die Fettzellen im Bauchbereich bilden Entzündungsstoffe, die eine Insulinresistenz verursachen können. Mit dem Bauchumfang steigt daher die Gefahr, einen Diabetes Typ 2 zu entwickeln. Auch Faktoren wie Rauchen und Bewegungsmangel erhöhen das Diabetes-Risiko.
- Diabetesrisiko senken:
Diabetes-Typen: Formen der Zuckerkrankheit
Es gibt mehrere Formen des Diabetes: Am häufigsten ist der Typ-2-Diabetes. Er betrifft circa 90 Prozent aller Fälle. Fünf bis zehn Prozent der Diabetiker leiden an Typ-1-Diabetes. Eine weitere Form ist der Schwangerschaftsdiabetes (Gestationsdiabetes).
- Diabetes-Anzeichen: Welche Symptome bei welchem Diabetes-Typ auftreten
Typ-1-Diabetes
Diabetes Typ 1 ist eine Autoimmunerkrankung, die erblich bedingt oder durch Umwelteinflüsse und Infektionskrankheiten hervorgerufen werden kann. Sie tritt häufig bereits im Kindesalter oder jungen Erwachsenenalter auf und betrifft 0,3 bis 0,4 Prozent der Bevölkerung. Bei Typ-1-Diabetes richtet sich das Immunsystem gegen den eigenen Körper, indem es die insulinproduzierenden Zellen in den sogenannten Langerhans´schen Inseln (Betazellen) der Bauchspeicheldrüse zerstört. Der Körper produziert somit kein Insulin mehr. Durch den Insulinmangel steigt der Blutzucker an. Da dieser Prozess nicht rückgängig gemacht oder geheilt werden kann, müssen sich die Patienten ein Leben lang Insulin künstlich zuführen.
- Ausführlich: Ursachen, Symptome und Behandlung von Typ-1-Diabetes
Typ-2-Diabetes
Bei Typ-2-Diabetes verliert das in der Bauchspeicheldrüse produzierte Insulin, das den Blutzuckerspiegel reguliert, an Wirksamkeit. Im Anfangsstadium der Krankheit wirkt die Bauchspeicheldrüse der zunehmenden Insulinresistenz der Körperzellen noch entgegen, indem sie mehr Insulin produziert. Dadurch kommt es zu einer Überbelastung des Organs. Das kann so weit führen, dass die Bauchspeicheldrüse die Insulinproduktion ganz einstellt. Dadurch steigen die Blutzuckerwerte noch weiter an.
Im Gegensatz zu Diabetes Typ 1 tritt Typ 2 meist im fortgeschrittenen Alter auf. Da die Krankheit jedoch durch einen ungesunden Lebensstil, falsche Ernährung, Übergewicht und Bewegungsmangel begünstigt wird, erkranken zunehmend auch jüngere Menschen und sogar Kinder daran. Von einer Alterskrankheit kann daher nicht mehr gesprochen werden.
Der Typ-2-Diabetes oder dessen Vorstufen treten oft infolge des Metabolischen Syndroms auf. Zu über 80 Prozent geht diese Diabetes-Form mit Fettleibigkeit (Adipositas) einher. Aber auch eine erbliche Vorbelastung spielt bei der Entstehung der Krankheit eine wichtige Rolle.
- Ausführlich: Ursachen, Symptome und Behandlung von Typ-2-Diabetes
Typ-3-Diabetes
Der Begriff Diabetes Typ-3 fasst verschiedene seltene Sonderformen der Stoffwechselerkrankung zusammen. Sie entstehen auf andere Weise als der Typ-1- und der Typ-2-Diabetes. Hierzu gehören unter anderem Erkrankungen der Bauchspeicheldrüse, Gendefekte der Betazellen oder hormonell bedingte Erkrankungen.
Schwangerschaftsdiabetes
Diese Form von Diabetes tritt während der Schwangerschaft auf und verschwindet meist nach der Geburt des Kindes wieder. Risikofaktoren sind Übergewicht, eine späte Schwangerschaft bei Frauen über 35 Jahren und eine genetische Vorbelastung.
Ein Schwangerschaftsdiabetes erhöht auch das Risiko für eine Frühgeburt und Komplikationen während der Geburt. Die Neugeborenen der betroffenen Mütter sind oft überdurchschnittlich groß und schwer.
- Schwangerschaftsdiabetes: Diese Fakten sollten Sie kennen
Typische Diabetes-Symptome
Diabetes mellitus entsteht meist schleichend und verursacht anfangs oft keine akuten Beschwerden. Auf Dauer lösen die erhöhten Blutzuckerwerte jedoch bestimmte Symptome aus, die bei allen Diabetes-Formen auftreten. Grund dafür sind vor allem die Veränderungen im Wasser- und Mineralhaushalt sowie der Energiemangel in den Körperzellen. Die häufigsten Diabetes-Symptome für Typ 1 und Typ 2 sind:
- starker, oft nachts auftretender Harndrang (Polyurie)
- Urin hat süßlichen Geruch
- starker Durst
- Schwächegefühl und Müdigkeit
- Konzentrationsstörungen
- Sehstörungen, die Stunden andauern können
- Juckreiz und trockene Haut
- Anfälligkeit für Infektionskrankheiten aufgrund der geschwächten Immunabwehr
- bei Diabetes-Typ1: ausgeprägte Gewichtsabnahme innerhalb von Tagen bis wenigen Wochen
Im Gegensatz zu Typ-1- und Typ-2-Diabetes verläuft ein Schwangerschaftsdiabetes weitgehend symptomfrei. Durstgefühl, häufiges Wasserlassen und Müdigkeit sind meist nur schwach ausgeprägt und werden im Zusammenhang mit der Schwangerschaft ohnehin anders gedeutet. Dennoch gibt es Anzeichen, die auf einen Schwangerschaftsdiabetes hindeuten können. Hierzu gehören eine erhöhte Fruchtwassermenge, Bluthochdruck, häufige Harnwegsinfektionen und ein übermäßiges Wachstum des Ungeborenen.
Diagnose: Diabetes erkennen
Bei der Diagnostik von Diabetes mellitus führt der Arzt zunächst eine gründliche Anamnese durch, bei der Risikofaktoren und Symptome besprochen werden. Um eine sichere Diagnose stellen zu können, stehen verschiedene Testverfahren zur Verfügung:
- Bestimmung der Gelegenheitsglukose: Die Messung kann zu jeder beliebigen Tageszeit erfolgen, man muss dabei nicht nüchtern sein.
- Bestimmung des Nüchternblutzuckers: Der Patient sollte acht Stunden vorher nichts gegessen haben.
- oraler Glukose-Toleranztest (oGTT): Der Patient sollte seit zehn Stunden nüchtern sein und sich zuvor mindestens drei Tage lang kohlenhydratreich ernährt haben. Rauchen ist vor und während des Tests nicht erlaubt.
- Bestimmung des HbA1c (Langzeitblutzucker): Das HbA1c (Glykohämoglobin) ist der Farbstoff der roten Blutkörperchen (Hämoglobin), der mit Zuckerresten verknüpft ist. Der Wert zeigt an, wie hoch die Konzentration des Blutzuckers in den letzten sechs bis acht Wochen war. Bei einem HbA1c ≥ 6,5 Prozent (48 mmol/mol) spricht man von einem "manifesten" Diabetes mellitus. Ein Wert ≤ 6,5 Prozent schließt das Vorliegen eines Diabetes nicht aus! Eine weiterführende Diagnostik mittels Nüchternglukose oder oGTT ist erforderlich.
- Test auf Antikörper (bei Diabetes Typ-1)
Folgeerkrankungen und Spätschäden
Wenn der Blutzucker bei Diabetikern falsch eingestellt ist, kann das schwere gesundheitliche Folgen haben. Liegen die Werte dauerhaft zu hoch, werden Blutgefäße, Nerven und Organe geschädigt. Häufige Begleiterkrankungen bei Diabetes Typ 1 und 2 sind:
- Bluthochdruck
- koronare Herzkrankheiten
- Erkrankungen der Netzhaut/diabetische Retinopathie (Gefahr der Erblindung)
- Nervenschäden (Polyneuropathie)
- Schäden an den Blutgefäßen
- Fettstoffwechselstörungen
- diabetische Nierenerkrankungen (Dialyserisiko)
- diabetisches Fußsyndrom (Amputation in schweren Fällen)
- arterielle Verschlusskrankheiten der Beinarterien
- Hautinfektionen und schlechte Wundheilung
- Erektionsstörungen bei Männern
- erhöhtes Schlaganfall- und Herzinfarktrisiko
- Depressionen
Regelmäßige Kontrolluntersuchungen beim Arzt helfen Diabetikern, das Risiko für Folgekrankheiten zu verringern. Der Arzt kann bestehende Erkrankungen frühzeitig erkennen und behandeln.
- Folgeerkrankungen von Diabetes vermeiden:
Behandlung von Diabetes
Die Diabetes-Behandlung beinhaltet mehrere miteinander kombinierbare Möglichkeiten. Die Therapie ist abhängig davon, um welche Form von Diabetes es sich handelt, wie der Krankheitsverlauf ist und in welchem allgemeinen Gesundheitszustand sich der Patient befindet.
- Typ-1-Diabetes: Da Insulinmangel die Ursache der Stoffwechselkrankheit ist, kann diese nur mit Insulin behandelt werden.
- Typ-2-Diabetes: Die Behandlung erfolgt nach einem Stufenplan. Im ersten Schritt wird versucht, über eine Ernährungsumstellung die Normalisierung des Körpergewichts und mit körperlicher Bewegung die Blutzuckerwerte zu normalisieren. Wenn diese Maßnahmen ohne Erfolg bleiben, verordnet der Arzt meist nach drei bis sechs Monaten blutzuckersenkende Tabletten (orale Antidiabetika). Reichen die Maßnahmen aus Stufe zwei nicht aus, werden zwei Medikamente miteinander kombiniert (Zweifachkombination), auch eine Therapie mit Insulin ist möglich. Wenn die Blutzuckerwerte dann noch immer nicht im Normbereich liegen, findet in Stufe vier eine intensivierte Insulintherapie statt, die bei Bedarf auch mit Tabletten kombiniert werden kann.
- Schwangerschaftsdiabetes: Auch hier wird zunächst versucht, über eine Ernährungsumstellung die Blutzuckerwerte zu normalisieren. Erst wenn dieser Weg zu keinem Erfolg geführt hat, wird Insulin gespritzt.
Regelmäßige Kontrollen beim Arzt
Auch wenn ein Diabetes mellitus gut eingestellt ist, sollte mindestens einmal im Jahr ein ärztlicher Kontrolltermin stattfinden, um den Verlauf der Erkrankung zu beurteilen und so gefährlichen Folgeerkrankungen vorzubeugen. Treten akute Beschwerden auf oder zeigen die Blutzuckerwerte bei der Messung Auffälligkeiten, sind häufigere Kontrolltermine sinnvoll.
Im Rahmen der Kontrolltermine prüft der Hausarzt nicht nur die Blutzuckereinstellung, sondern auch mögliche Anzeichen für Veränderungen der Gefäße. Gefäßverkalkung (Arteriosklerose) kommt bei Diabetikern häufig vor und ist Ursache vieler Herz-Kreislauf-Erkrankungen. Auch die Nieren sind bei Diabetikern häufiger in ihrer Funktion eingeschränkt. Mit einem Urintest kann der Arzt frühzeitig Anzeichen für ein diabetisches Nierenleiden erkennen. Veränderungen der Nervenfunktionen treten ebenfalls oft bei Zuckerkranken auf.
Eine körperliche Untersuchung, bei der der Arzt die Reflexe und die Sensibilität der Haut prüft, gibt Hinweise auf eine mögliche diabetische Neuropathie (Nervenerkrankung). Unabhängig von den Kontrollterminen beim Hausarzt oder Diabetologen sollten Patienten einmal im Jahr auch ihre Augen untersuchen lassen, um Sehstörungen vorzubeugen.
- Die Informationen ersetzen keine ärztliche Beratung und dürfen daher nicht zur Selbsttherapie verwendet werden.
- Deutsche Diabetes Stiftung
- Deutsche Diabetes Gesellschaft
- Gesundheitsinformation.de
- Berufsverband Deutscher Internisten e.V.







 News folgen
News folgen